脊柱裂一种常见的先天畸形。是胚胎发育过程中,椎管闭合不全而引起。临床上常分为隐性脊柱裂和囊性脊柱裂。前者指仅有椎板缺如而无椎管内容膨出。隐性脊柱裂合并椎管内的脊髓畸形者则称为脊髓发育不良。囊性脊柱裂指椎管内容从骨缺损处膨出。据膨出内容的不同又分为脊膜膨出和脊髓脊膜膨出等。
脊柱裂_脊柱裂 -简介
脊柱裂
脊柱裂为脊椎轴线上的先天畸形。最常见的形式为棘突及椎板缺如,椎管向背侧开放,以骶尾部多见,颈段次之,其他部位较少。病变可涉及一个或多个椎骨,有的同时发生脊柱弯曲和足部畸形。脊柱裂常与脊髓和脊神经发育异常或其他畸形伴发,少数伴发颅裂。
隐性脊柱裂不产生临床症状者不需治疗。有临床症状的隐性脊柱裂,脊膜膨出及脊髓脊膜膨出症等均需手术治疗,手术时间愈早,疗效愈好。术前应保护膨出部以防止破溃,如不慎破溃则应立即送医院紧急处理,以免感染引起脑膜炎。
脊柱裂_脊柱裂 -病因
主要是在胚胎期发育发生障碍所致,关键在于椎管闭合不全。支撑人体的脊柱是由26块脊椎骨连接组成的,脊柱中央的管腔称为椎管。该管内包有脊膜、神经及脊髓等组织,如椎管先天性发有异常,则可椎管闭合不全,称为脊柱裂。此症多见于腰骶部,偶见于胸段,裂开处多在脊柱后面,少数可位于前方,正常人有20~25%有脊拄裂,有的病人腰背部皮肤上有一撮长毛、血管痣或酒窝样凹陷,并可在该处摸到凹陷。脊柱裂病人大多无临床症状,偶在体检时才发现,此型称为“隐性脊柱裂”。
脊柱裂_脊柱裂 -症状
脊柱裂
少数病人到成年后可产生遗尿、尿失禁等症状。有的病儿于出生后即见在脊椎后纵轴线上有囊性包块突起,呈圆形或椭圆形,大小不等,有的有细颈或蒂,有的基底部较大无颈。包块常随年龄增大,表面皮肤或正常,或非常薄易破,有的呈半透明膜状,如囊内为脑脊液,用手电筒照之透光,如囊内有脊髓、神经组织等,用手电照之不透光或可见到囊内组织阴影。患儿啼哭时包块张力增高、较硬,安静时背部包块软且张力不高,于包块根部能触摸到骨缺损的边缘,说明囊肿与椎管内沟通。如患儿安静状态时,包块张力高,前囟隆起,可能同时伴发脑积水征。
脊髓脊膜膨出均有不同程度神经系统症状和体征,仔细检查可发现患儿下肢无力或足畸形,用针刺患儿下肢或足,无反应或反应微弱,患儿稍大些即可发现大小便失禁,重者双下肢呈完全弛缓性瘫痪。脊髓外露生后即可看到,局部无包块,有脑脊液漏出,常并有严重神经功能障碍,不能存活。隐裂在背部虽没有包块,但病区皮肤上常有片状多毛区或细软毫毛,或有片状血管痣等。有的病区皮肤颜色甚浓,或棕色,或黑色,或红色,有时在脊椎轴上可见潜毛孔,有的实为一窦道口,压之有粘液或豆渣样分泌物挤出来,椎管内多存在着皮样或上皮样肿瘤。隐裂可引起腰痛、遗尿、下肢无力或下肢神经痛,但是大多数无任何症状。
少数病人到成年后可产生遗尿、尿失禁等症状。有的刚出生的婴儿,在腰部有一膨出的囊包,壁很薄可透光,婴儿啼哭时,囊包的张力增加,如溃破则很易感染,引起脑膜炎。此型乃因脊股由脊柱裂口处膨出所致,称“脊膜膨出”,或“囊性脊柱裂”。如果椎管内的脊髓,神经组织也同时膨出,则称“脊髓脊膜膨出”,可产生两下肢无力,肌肉萎缩,小孩较晚才会走路,但步态跛行,臀部及大腿后侧皮肤感觉迟钝或麻木,足底及臀部可发生溃疡,大小便不能控制,成人则有阳痿等症状。少数病人可有一段脊髓完全暴露在裂口处,有些在表面可有薄层纤维膜盖覆。此型称“脊髓外露”,症状更为严重,且容易感染,预后极差。患有脊柱裂的病人,常伴有身体其他部位的先天性发育异常;如足内翻,足外翻,弓形足,先天性脑积水,脊柱侧弯等。
隐性脊柱裂不产生临床症状者不需治疗。有临床症状的隐性脊柱裂,脊膜膨出及脊髓脊膜膨出症等均需手术治疗,手术时间愈早,疗效愈好。术前应保护膨出部以防止破溃,如不慎破溃则应立即送医院紧急处理,以免感染引起脑膜炎。
脊柱裂_脊柱裂 -检查
X线照片、CT与MRI扫描显示椎管畸形,棘突及椎板缺损,有助于疾病的诊断CT与MRI扫描显示椎管畸形
脊柱裂_脊柱裂 -治疗
对于无症状的隐性脊柱裂不需治疗。
1.手术适应证
(1)囊壁很薄,囊腔增大迅速,随时有可能破溃或已有破溃,但尚无感染者应尽早手术。
(2)如果囊壁较厚,包块不大,双下肢活动好,可待婴儿稍大能耐受手术时再行手术治疗。
(3)婴儿时期曾行单纯手术切除囊肿,仍有大小便和下肢功能障碍,局部皮肤尚正常者仍应争取再次手术治疗。
(4)囊壁破溃已有感染,或早期出现严重神经功能障碍,伴有脑积水及智能严重减退为手术禁忌。
2.手术方法
总的手术原则为包块切除、神经松解,椎管减压并将膨出神经组织回纳入椎管,修补软组织缺损,避免神经组织遭到持久性牵扯而加重症状。
为较好的达到椎管探查和减压的目的,手术切口最好纵行设计,手术时应小心操作,防止损伤神经加重症状。手术分离时沿包块周围直达椎体缺损的骨边缘,然后向上切除椎板达正常硬脊膜,切开硬膜向下探查,根据膨出的组织小心切除无功能的瘢痕和肿瘤,必要时切断增粗拉紧的终丝,最终使脊髓及马尾神经彻底松解,严密缝合硬脊膜和各层组织。对脊膜开口不能直接缝合时,则应翻转背筋膜进行修补。包扎力求严密,并在术后及拆除缝线后2~3日内采用俯卧或侧卧位,以防大小便浸湿,污染切口。
脊柱裂_脊柱裂 -类型
脊柱裂
脊柱裂的发病机理有两种假说:其一认为整个畸形是由于胚胎期原发性水动力学紊乱所致;其二认为病因是胚胎发育时期神经管闭合的失败。后一种假说已得到广泛的承认。脊柱裂的产前诊断尚较困难。在有严重神经管缺陷胎儿的妊娠妇女血清中或羊水中甲胎蛋白(α-胎蛋白)常异常增高。B型超声波检查亦有助于诊断。
隐性脊柱裂
隐性脊柱裂是脊柱先天畸形中常见的一种。严格来讲系指无神经系受累者而言。如果有脊髓或神经根的畸形,则构成有脊柱裂的脊髓发育不良。但目前一般不管脊髓和神经根受累与否,只要无膨出均沿用此名称。病变常位于下腰段。与脊柱裂相应部位的皮肤及软组织常有色素沉着,毛细血管瘤和毛发生长和皮下脂肪垫等情况,在硬膜外可有纤维带使神经根扭曲,也可有脂肪组织增生或脂肪瘤。在硬膜内亦可形成蛛网膜粘连、囊肿、神经根粘连、脊髓畸形甚至脊髓裂。

无脊髓或神经根受累者可长期无症状。有症状者症状也多于10~15岁之后出现。症状程度则据脊髓和神经根发育异常和受压迫、受牵扯的程度而定。病人常诉下肢无力,行走困难,足变形,下肢及会阴部鞍区感觉异常,膀胱、肛门括约肌功能障碍,反复发生泌尿系感染,肌肉萎缩等。有时有腰痛。检查发现下肢及足力弱、踝反射消失、跟腱紧、足弓高、下肢及鞍区感觉障碍,肛门括约肌松弛。双下肢可不等长,双足不等大,或见足畸形等。脊柱 X射线平片可明确诊断。无症状者常在体检或因其他疾患而拍脊柱 X射线片时发现。神经系症状严重者,则需行脊髓造影、CT或磁共振检查以了解椎管内的情况,以便于及时处理。
无症状者毋需治疗。神经系症状轻微且已稳定者可对症治疗。神经系症状及体征随年龄增长而加重或脊髓造影等检查有阳性发现者,应手术治疗。手术治疗的目的是切除牵扯神经组织的纤维带。若术中发现椎管内其他合并病变则可行相应处理。
囊性脊柱裂
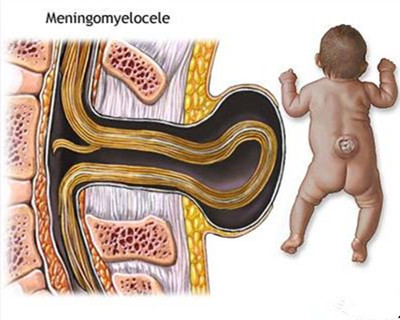
在病理上可分为两种类型:①脊膜膨出。指脊膜从缺损处膨出。囊内不含任何神经组织,表现为波动性肿物。膨出部位可被全层皮肤覆盖,也可覆盖以薄而透光的膜。前者皮下常含脂肪垫。囊内充满脑脊液。囊壁有瘢痕样变化,系由多余的硬脊膜和蛛网膜构成。②脊髓脊膜膨出。系比较严重的一种类型。是累及脊髓、脊神经、脊膜和椎体的畸形。囊内常含有脊髓和神经根。其受累程度变异很大,有的仅系神经根,有的脊髓,神经根一并膨出且与囊壁粘连。
在临床上囊性病变显而易见,诊断并不困难。病变一般发生于脊柱背面的中线部位。以腰骶部最多见,颈、胸少见,偶有多发者。严格地讲,脊膜膨出不应存在神经系症征。然而,对患儿进行仔细的神经系检查后,大约有40%患儿神经系统异常。薄壁的脊膜膨出较多伴有神经系统异常并常伴脑积水,而覆以正常皮肤者则较少有神经系统异常,即使有亦不严重。高颈部病损常合并脑积水。脊髓脊膜膨出常见截瘫和括约肌功能障碍。可有麻痹性先天性髋关节脱位。常合并严重的感觉缺失和营养不良性溃疡。其症征的严重程度并不决定囊的大小,而取决于膨出的部位,囊内神经组织的内容及畸形的程度。脑积水约占脊髓脊膜膨出的73%。CT扫描及磁共振是检查脑积水程度的无创性检查。
囊性脊柱裂的诊断鲜无困难。但尚须与骶尾部畸胎瘤、脂肪瘤、皮样囊肿甚至脓肿相鉴别。个别亦有与畸胎瘤并存者。
对囊性脊柱裂的治疗尤其是对脊髓脊膜膨出的治疗尚不能令人满意。一般对此畸形的综合治疗尚未引起人们的重视。治疗仅限于囊的修补手术。这种处理方式对一小部分不太严重的婴儿,尤其是无神经系统症状者可收到良好的效果,但对大多数伴有一定神经系统症征者,大量的工作是针对其并发症的处理。如对脑积水、膀胱功能障碍、髋关节脱位、畸形足等等的治疗。术后心理,智力、功能的训练亦至关重要。故对本病的治疗应从目前的仅行单纯修补的观念转移到综合多学科治疗的方针上来。以往认为应于出生后6个月手术,现认为手术越早越好,甚至可在出生后数小时内手术。对囊壁菲薄者更应尽快手术。
脊柱裂_脊柱裂 -治疗
脊柱裂
囊性脊柱裂几乎均须手术治疗。如囊壁极薄或已破,须紧急或提前手术,其他病例以生后1~3个月内手术较好,以防止囊壁破裂,病变加重。如果囊壁厚,为减少手术死亡率,患儿也可年长后(1岁半后)手术。手术目的是切除膨出囊壁,松解脊髓和神经根粘连,将膨出神经组织回纳入椎管,修补软组织缺损,避免神经组织遭到持性牵扯而加重症状。对脊膜开口不能直接缝合时,则应翻转背筋膜进行修补。包扎力求严密,并在术后及拆除缝线后2~3日内采用俯卧或侧卧位,以防大小便浸湿,污染切口。对于长期排尿失常或夜间遗尿或持续神经系统症状加重的隐性脊柱裂,仔细检查后,应予以相应的手术治疗。手术的目的是切除压迫神经根的纤维和脂肪组织。对于出生时双下肢已完全瘫痪及大小便失禁,或尚伴有明显脑积水的脊髓脊膜膨出,手术后通常难以恢复正常。甚至加重症状或发生其他并发症
早期认识此病和早期治疗是治愈该病的关键。脊柱裂合并脊髓拴系的患儿,小儿时一般没有症状,但是随着身体的发育,拴系的脊髓受到牵拉,从而出现相应的症状。研究表明,一旦出现运动功能的障碍,如肢体的无力和麻木等,只有约45%的患者恢复正常;一旦发生尿失禁,只有12%的患者恢复正常。因此一旦发现脊髓拴系,无论有无症状都要手术治疗。我们正在加大普及和宣传相关方面的临床知识,使患者家属在患儿刚刚出生时就认识到后背部的包块、血管痣、皮肤凹陷和多毛等并不是现象表面,可能存在椎管内的脊柱和脊髓先天畸形。应该早作检查,近早手术,切勿在出现明显症状后再匆忙手术,可能会后悔终生。随着现代麻醉和神经重症监护的重大进步,目前患者年龄并不是制约手术的问题。
手术适应证
(1)囊壁很薄,囊腔增大迅速,随时有可能破溃或已有破溃,但尚无感染者应尽早手术。
(2)如果囊壁较厚,包块不大,双下肢活动好,可待婴儿稍大能耐受手术时再行手术治疗。
(3)婴儿时期曾行单纯手术切除囊肿,仍有大小便和下肢功能障碍,局部皮肤尚正常者仍应争取再次手术治疗。
(4)囊壁破溃已有感染,或早期出现严重神经功能障碍,伴有脑积水及智能严重减退为手术禁忌。
手术方法
总的手术原则为包块切除、神经松解,椎管减压并将膨出神经组织回纳入椎管,修补软组织缺损,避免神经组织遭到持久性牵扯而加重症状。
为较好的达到椎管探查和减压的目的,手术切口最好纵行设计,手术时应小心操作,防止损伤神经加重症状。手术分离时沿包块周围直达椎体缺损的骨边缘,然后向上切除椎板达正常硬脊膜,切开硬膜向下探查,根据膨出的组织小心切除无功能的瘢痕和肿瘤,必要时切断增粗拉紧的终丝,最终使脊髓及马尾神经彻底松解,严密缝合硬脊膜和各层组织。对脊膜开口不能直接缝合时,则应翻转背筋膜进行修补。包扎力求严密,并在术后及拆除缝线后2~3日内采用俯卧或侧卧位,以防大小便浸湿,污染切口。
术后如出现急性脑积水时,应行脑室分流术。
 爱华网
爱华网