概述过敏性紫癜肾也叫肾型的过敏性紫癜,是全身性以小血管损害为主要病理基础,临床以皮肤紫癜、肾损害、出血性胃肠炎、关节炎及为特点的综合征。在过敏性紫癜病人中,约1/3以上可出现肾损害,其预后主要取决于肾病变的严重程度,因此将过敏性紫癜所引起的肾损害称为过敏紫癜性肾炎。
过敏性紫癜肾_过敏性紫癜肾 -发病原因
本病常发生于10岁以下儿童,成年人(>20岁)中少见。好发生于寒冷季节。约1/3患者有细菌、病毒等先驱感染史,但未能证明与链球菌感染的肯定关系。约1/4患者与鱼、虾类过敏或预防注射、药物有关。大多数患者呈良性、自限性过程,多数患者经正确治疗于数周内痊愈。但也有反复发作或迁延数月、数年者,约50%病人病程反复发作。
关于过敏性紫癜性肾炎在过敏性紫癜中的发病率,报道不一,南通医学院钱桐荪教授统计国内外报道2840例,有紫癜性肾炎者占37.6%。
过敏紫癜性肾炎是过敏性紫癜的继发病变,而过敏性紫癜的病因尚未明确,可能与感染和变态反应有关。部分病例起病前有感染,最常见的是上呼吸道感染(非特异性或链球菌感染),其他如衣原体、水痘和寄生虫等。许多病例病前有药物(抗生素、碘胺、异烟肼、水杨酸盐、巴比妥及碘化物)或食物(乳类、鱼、虾、蟹及蛤等)过敏。目前认为是一种免疫复合物病。IgA在发病中起重要作用。急性期患者血清IgA显着增高,IgA之间具亲和性可产生高分子量聚合体,90%以上病例肾小球和皮肤小血管壁IgA免疫荧光阳性。患者急性期血清ⅩⅢ因子活性低下和肾小球存在纤维蛋白(原),提示凝血机制参与本病发病
其他免疫异常还有:IgA分泌的B细胞增加,T调节细胞改变等。至于IgA在本病发病中确切机制尚不清,有认为是抗原,有认为是抗体,也有认为是非特异性抗体,为某种抗原对机体刺激后产生相应抗体时同时产生。由于病人尿中纤维蛋白降解产物(FDP)过高,肾小球内常有纤维蛋白原沉积。因此,血管内凝血机制可能也参与本病的发病过程。 除肾外表现外,本病在病史、临床表现、尤其是免疫病理改变与IgA肾病相似,因此有学者认为两者存在共同的发病机理,为同一疾病的不同临床表现。
过敏性紫癜肾_过敏性紫癜肾 -紫癜肾炎临床表现
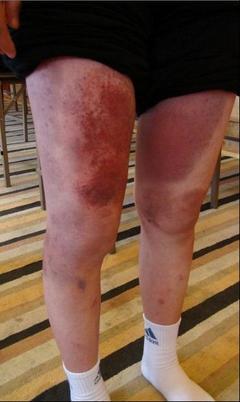
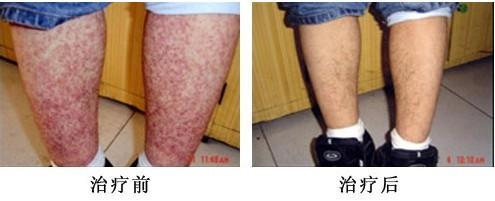
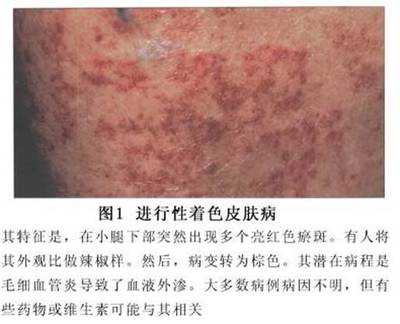
(1)肾外症状表现包括:①皮疹,出血性和对称性分布。皮疹初起时为红色斑点状,压之可消失,以后逐渐变为紫红色出血性皮疹,稍隆起皮表。皮疹常对称性分布于双下肢,以踝、膝关节周围多见,可见于臀部及上肢。皮疹消退时可转变为黄棕色。大多数病例皮疹可有1~2次至多3次反复,个别可连续发作达数月甚至数年。②关节症状表现,多数以游走性多发性关节痛为特征。常见受累关节是膝、踝和手。症状多于数日内消退,不遗留关节变形。③胃肠道症状表现,最常见为腹痛,以脐周和下腹为主,阵发性绞痛。可伴有恶心呕吐及血便,偶见吐血。在儿童有时可并发肠套叠、肠梗阻和肠穿孔。④其他症状表现,如淋巴结肿大,肝脾肿大,少数有肺出血所致咯血,肾炎所致高血压脑病或脑紫癜性病变所致抽搐、瘫痪和昏迷。(2)肾脏症状表现:多见于出疹后4~8周内,少数为数月之后。个别见于出疹之前或出疹后2年。最常见表现为孤立性血尿,国内报道有1/4~1/2病例表现为肉眼血尿。蛋白尿多属轻微,但也可发展成大量蛋白尿而表现为 肾病综合征。少数病例可出现急性肾功能恶化。部分患者可有高血压和水肿
过敏性紫癜肾_过敏性紫癜肾 -紫癜性肾炎临床诊断与分型
过敏性紫癜性肾炎的诊断主要依据是出血性皮疹和肾损害。典型皮疹有助于本病诊断,皮疹稀疏或出现肾脏症状时皮疹已消退者应详细追问病史(包括关节、胃肠道症状)和皮疹形态。对出现典型肾脏症状,如水肿、高血压、血尿、蛋白尿、肾病综合征和肾功能不全时,诊断较容易;对轻微尿改变者,国内一般以尿蛋白定性(+)和尿红细胞超过5个/高倍镜,或 2~3 个/高倍镜作为诊断标准。急性期毛细血管脆性试验阳性,而血小板计数和功能试验正常,对本病诊断有一定参考意义。肾穿刺活检有助于本病的诊断,且有助于了解病变程度及评估预后。皮肤活检有助于同IgA肾病外的肾炎作鉴别。
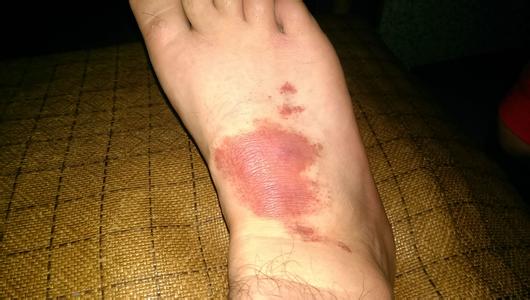
Meadow等人根据患儿发病后3个月内的临床表现,将紫癜性肾炎分为5个类型:①只有镜下血尿;②无症状性蛋白尿和血尿;③无症状性蛋白尿和急性肾炎综合征(指血尿伴高血压、氮质血症和少尿3项症状中2项);④肾病综合征和血尿;⑤肾病综合征和急性肾炎综合征。Wada按临床表现分为4型:①无尿异常;②急性肾炎;③肾病型或急进性肾炎;④慢性肾炎。国内有报告分为5型:①轻型或无症状性尿异常;②急性肾炎综合征;③肾病综合征;④慢性肾炎综合征;⑤急进性肾炎综合征。一般以急性肾炎综合征较多见。
过敏性紫癜肾_过敏性紫癜肾 -紫癜性肾炎的实验室检查
过敏性紫癜性肾炎病人血液学检查,包括血小板、出血时间、凝血时间、血块回缩时间均在正常范围内。急性期部分病例毛细血管脆性试验(束臂试验)可以阳性。血清C3和CH50多数正常,血清IgA可增高,血沉增快。尿检查可有轻重不一的血尿、蛋白尿和管型。严重病例有肌酐清除率降低和尿素氮、肌酐升高,表现为肾病综合征者,可有血清总蛋白和白蛋白降低、胆固醇升高。
过敏性紫癜肾_过敏性紫癜肾 -紫癜性肾炎的饮食注意
过敏性紫癜性肾炎饮食原则有哪些?饮食需注意哪些方面?
⑴对于过敏性紫癜性肾炎患者的蛋白质摄入量也有一定的要求。
过敏性紫癜性肾炎患者既不可严格控制蛋白质摄入量,又不可过分强调高蛋白饮食,因为血浆蛋白持续低下可使抵抗力下降,易发感染,水肿反复,加重病情,而高蛋白饮食可引起肾小球的高滤过,久之则促进肾小球硬化。每日蛋白质的摄入量以1g/公斤体重为宜,而且要以优质蛋白为主。蛋白质可适当多用,成年人每天的摄入量约为60克,而且以高生物蛋白质为主,如鸡蛋,瘦肉,鲜牛奶。
(一)早牛奶半斤,中午瘦肉1两,晚蛋清2个。
(二)早蛋清两个,中午瘦肉2两,晚蛋清1个。低盐饮食,一般每日摄入量在1-3克,水肿严重者应每日限制到0。5克。过敏性紫癜性肾炎患者炒菜不用动物油,减轻高脂血症。无糖尿者,适当增加糖类摄入,能量充足,减轻负氮平衡。
⑵过敏性紫癜性肾炎关于盐的摄入量
如果过敏性紫癜性肾炎患者没有水肿或高血压的情况不必限盐,可与正常人一样每日进盐10克,限制盐的摄入量主要针对水肿和高血压的患者,因为不限制盐可加重水钠潴留,使水肿难以消退,引起血压升高。一般每天,控制盐在2-3克,尿少,血钾升高者应限制钾盐摄入量。
⑶过敏性紫癜性肾炎水的摄入量
过敏性紫癜性肾炎患者如果没有尿少水肿的情况是不需控制水的摄入量的,水肿的患者主要应根据尿量及水肿的程度来掌握水的摄入量,一般而言,若水肿明显时,初进食以外,水的摄入量最好限制在500-800ml/日较为适宜。患尿路感染之后,为避免和减少细菌在尿路停留与繁殖,患者应多饮水,勤排尿,以达到经常冲洗膀胱和尿道的目的。
⑷过敏性紫癜性肾炎在治疗了期间应很好的休息。
包括体力休息,重病人绝对不能自己长时间洗澡,洗头和理发,以防感冒和过劳,和化学洗涤液的过敏,减少性生活。不能洗衣服和时间活动。看电视或看书不能超过半小时,避免骑自行车,绝对不能外出赶集逛商场,保持心情舒畅,放下思想包袱严遵医嘱,树立战胜疾病的信心;不随便用药,搞好医患关系。舒心的服从医生指导取得最佳疗效的基础。
⑸过敏性紫癜性肾炎忌服:
易过敏饮食,腥辣、煎炸、水产品,(虾、蟹)辣椒,蒜、生葱,香菜,狗肉,马肉,驴肉。以低盐饮食为主,清淡而富含维生素食物,各类病人可适当加少量调味品,如少量香油,味精等。
过敏性紫癜肾_过敏性紫癜肾 -紫癜性肾炎预防和护理
首先应避免接触诱发本病的各种“不正之气”,避免鱼、虾、蟹、花粉、牛乳等可能诱发过敏性紫癜性肾炎的饮食。其次应注意防寒保暖,预防感冒,注意运动锻炼,增强体质,提高机体抗病能力。再次,患病后,要卧床休息,避免烦劳过度,节制房事,忌食烟酒。饮食宜富于营养,易于消化,多食新鲜蔬菜、水果。对于尿血患者,应忌食辛辣、香燥刺激物及海鲜发物,如公鸡、海鱼、牛肉、羊肉、鹅等,以免助热化火,加重病情。尿蛋白多者,应注意不过多食用高蛋白饮食,以防虚不受补
 爱华网
爱华网