丝虫病是由丝虫(由吸血节肢动物传播的一类寄生性线虫)寄生在脊椎动物终宿主的淋巴系统、皮下组织、腹腔、胸腔等处所引起。两种丝虫引起丝虫病的临床表现很相似,急性期为反复发作的淋巴管炎、淋巴结炎和发热,慢性期为淋巴水肿和象皮肿,严重危害流行区居民的健康和经济发展。
丝虫病_丝虫病 -疾病概述
丝虫病
丝虫病丝虫寄生于人体所致的疾病。由吸血昆虫传播。丝虫属线虫纲,丝虫目,盖头虫科。体细长如丝。以除鱼类以外的脊椎动物为终寄主,节肢动物为中间寄主,节肢动物叮咬终寄主时将感染性幼虫传入后者体内。寄生于人体的丝虫共有八种:班氏武赫雷尔氏线虫(班氏丝虫,旧译班氏吴策线虫)、马来布鲁格氏线虫(马来丝虫)、旋盘尾线虫(盘尾丝虫)、罗阿罗阿线虫(罗阿丝虫)、常现棘唇线虫(常现盖头丝虫)、链尾棘唇线虫(链尾丝虫)、欧氏曼森线虫(欧氏丝虫)及帝汶布鲁格氏线虫(帝汶丝虫)。班氏丝虫和马来丝虫的成虫寄生于淋巴系统,故称淋巴型;微丝蚴均有鞘膜,流行地区广。其余各种丝虫寄生于结缔组织(罗阿、盘尾及链尾丝虫寄生皮肤,形成肿块,余见于体腔),故称组织型;除罗阿丝虫外,微丝蚴无鞘膜。丝虫成虫及幼虫均细长如丝,卵胎生,雌虫产出微丝蚴,循行于血液中或留于组织液内,若为吸血昆虫─蚊、蚋、虻等吸入胃中,即在其体内发育为感染性幼虫,于昆虫再叮人时自喙逸出经吸血伤口侵入人体,丝虫病的症状体征因丝虫寄生部位不同而异。诊断主要靠在血液或皮肤组织内检出微丝蚴。
预防方法为消灭传染媒介,加强个人防护,治疗患者及感染者,全民服药以消灭传染源。丝虫病流行于亚洲、非洲及大洋洲。世界卫生组织1984年估计,世界感染班氏丝虫病患者为8160万人。马来丝虫病和帝汶丝虫病患者860万人,共计淋巴型丝虫病患者9020万人。
丝虫病_丝虫病 -疾病病因
丝虫病对丝虫病的发病机制至今尚未完全阐明,丝虫病的发生与发展取决于多种因素,与宿主的机体反应性、感染的虫种、程度和次数以及虫体的发育阶段、寄居部位和成活情况等因素有关。一些实验证明,丝虫的感染期幼虫、成虫和微丝蚴以及其代谢产物都具有抗原性,机体可产生对抗丝虫的特异性抗体。人体感染丝虫后,血清中IgG和IgE水平均有升高。实验还证明,丝虫感染后除产生体液免疫外,还可能有细胞免疫参与,例如实验发现致敏动物还可出现皮肤的迟发型变态反应和巨噬细胞移动抑制现象。
此外还观察到切除胸腺的小鼠对丝虫的易感性增高,并出现微丝蚴血症。一般认为,在丝虫病的急性期变态反应起重要作用。童虫和成虫的代谢产物,尤其是感染期幼虫蜕皮时的分泌物,雌性成虫子宫分泌物以及死虫及其分解产物均可引起局部和全身的变态反应。晚期丝虫病与丝虫成虫阻塞淋巴流有重要关系。但晚期患者发生进行性象皮肿时,常不能证明宿主体内还有活丝虫存在,血中也难以查见微丝蚴。患者血清中IgG升高,因此在晚期丝虫病发病机制中是否还有自身免疫因素存在,尚待证实。人体对丝虫感染的获得性免疫既不能彻底消除已感染的虫体,也不能防止再感染。
丝虫病_丝虫病 -临床表现
丝虫病急性期的临床症状表现为淋巴管炎、淋巴结炎及丹毒样皮炎等。淋巴管炎的特征为逆行性,发作时可见皮下一条红线离心性地发展,俗称“流火”或“红线”。上下肢均可发生,但以下肢为多见。当炎症波及皮肤浅表微细淋巴管时,局部皮肤出现弥漫性红肿,表面光亮,有压痛及灼热感,即为丹毒样皮炎,病变部位多见于小腿中下部。在班氏丝虫,如果成虫寄生于阴囊内淋巴管中,可引起精索炎、附睾炎或睾丸炎。在出现局部症状的同时,患者常伴有畏寒发热、头痛、关节酸痛等,即丝虫热。有些患者可仅有寒热而无局部症状,可能为深部淋巴管炎和淋巴结炎的表现。
慢性期阻塞性病变由于阻塞部位不同,患者产生的临床表现也因之而异:包括象皮肿、睾丸鞘膜积液、乳糜尿等。
除上述病变外,女性乳房的丝虫结节在流行区并不少见。此外,丝虫还偶可引起眼部丝虫病,脾、胸、背、颈、臂等部位的丝虫性肉芽肿,丝虫性心包炎、乳糜胸腔积液,乳糜血痰,以及骨髓内微丝蚴症等。
隐性丝虫病的临床表现为夜间发作性哮喘或咳嗽,伴疲乏和低热,血中嗜酸性粒细胞超度增多,IgE水平显著升高,胸部X线透视可见中下肺弥漫性粟粒样阴影。
丝虫病_丝虫病 -发病机制
寄生于人体的丝虫有8种.我国只有班氏吴策线虫(Wuchcreriabancrofti,简称斑氏丝虫)和马来布鲁线虫(Brugiamalayi,简称马来丝虫)两种病原体流行。但自20世纪70年代以来,从非洲一些国家等地归国的劳务人员中有发现感染罗阿丝虫、盘尾丝虫及常现丝虫的病例。
斑氏丝虫和马来丝虫的生活史基本相似,以蚊为传播媒介,人为终宿主。蚊刺吸人血时,将微丝蚴吸入蚊胃,发育为感染期幼虫。当蚊再次刺吸人血时,口器内的感染期幼虫侵入人体,进入附近的淋巴管,再移行至大淋巴管或淋巴结内,最后发育为成虫。雌雄虫交配后其虫卵发育成微丝蚴,随淋巴液经胸导管至血循环,白天滞留于肺等器官的毛细血管内,夜间8时至翌晨4时出现于周围血液中。这种夜现周期性的形成是寄生虫与宿主关系长期适应的结果,但其机制尚不清楚。可能与迷走神经系统兴奋、宿主肺动静脉血氧含量张力差变化、微丝蚴的生物节律以及宿主生活睡眠习惯等有关。斑氏丝虫成虫多寄生于四肢、腹腔、腹膜后及精索等深部淋巴系统,马来丝虫成虫多寄生在四肢浅表淋巴系统,尤以下肢为多见。成虫寿命为10~15年,微丝蚴的寿命为3~24个月。
丝虫病的发生与发展取决于宿主的免疫反应、感染丝虫的类别、数量和频度、虫体发育和寄居部位等因素。其发病机制可能与下列因素有关。虫体的代谢崩解产物、幼虫的蜕皮液、成虫子宫分泌物等都具有抗原性,可引起局部和全身性变态反应,导致周期性淋巴管炎和淋巴结炎;成虫在淋巴管内可引起内皮细胞反应性增生、管壁水肿和嗜酸性粒细胞浸润等反应,至晚期纤维组织增生,管壁显著增厚,管腔狭窄,淋巴系统回流障碍,甚至阻塞,是阻塞性淋巴管炎、象皮肿的主要原因。有研究表明,成虫可分泌某些因子,导致淋巴管扩张、淋巴水肿和象皮肿。长期在流行区内生活而遭重复感染,可使病变的发展过程彼此重叠,导致病理变化愈益严重。
丝虫病_丝虫病 -病理改变
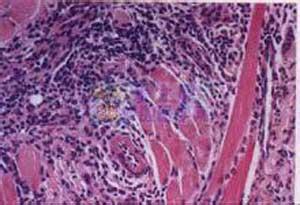
丝虫病1.急性期过敏和炎症反应幼虫和成虫的分泌物、代谢及虫体分解产物及雌虫子宫排出物等均可刺激机体产生局部和全身性反应。早期在淋巴管可出现内膜肿胀,内皮细胞增生,随之管壁及周围组织发生炎症细胞浸润,导致淋巴管壁增厚,瓣膜功能受损,管内形成淋巴栓。浸润的细胞中有大量的嗜酸性粒细胞。
2.慢性期阻塞性病变淋巴系统阻塞是引起丝虫病慢性体征的重要因素。由于成虫的刺激,淋巴管扩张,瓣膜关闭不全,淋巴液淤积,出现凹陷性淋巴液肿。以后淋巴管壁出现炎症细胞浸润、内皮细胞增生、管腔变窄而导致淋巴管闭塞。以死亡的成虫和微丝蚴为中心,周期浸润大量炎症细胞、巨噬细胞、浆细胞和嗜酸性粒细胞等而形成丝虫性肉芽肿,最终导致淋巴管栓塞。阻塞部位远端的淋巴管内压力增高,形成淋巴管曲张甚至破裂,淋巴液流入周期组织。由于阻塞部位不同,患者产生的临床表现也因之而异。
3.隐性丝虫病也称热带肺嗜酸性粒细胞增多症,临床表现为夜间发作性哮喘或咳嗽,伴疲乏和低热,血中嗜酸性粒细胞超度增多,IgE水平显著升高,胸部X线透视可见中下肺弥漫性粟粒样阴影。
4.微丝蚴所致病变微丝蚴以肺内为最多,心肌及肾次之。一般不引起明显病变。偶尔在脾、脑及乳腺可引起微丝蚴肉芽肿,呈结核样结节,伴有较多的嗜酸性粒细胞浸润。当微丝蚴死亡、钙化后,可引起异物巨细胞反应及纤维结缔组织增生。
5.成虫所致病变主要引起淋巴结及淋巴管的病变,活虫引起的反应一般较轻,而死虫每引起剧烈的组织反应。病变可分为急性期及慢性期。
丝虫病_丝虫病 -辅助检查
丝虫病1.病原诊断
(1)血检微丝蚴:由于微丝蚴具有夜现周期性,取血时间以晚上9时至次晨2时为宜。
1)厚血膜法:取末梢血60μl(3大滴)涂成厚片,干后溶血镜检。如经染色可减少遗漏并可鉴别虫种。
2)新鲜血滴法:取末梢血1大滴于载玻片上的生理盐水中,加盖片后立即镜检,观察微丝蚴的活动情况。本法适用于教学及卫生宣传活动。
3)浓集法:取静脉血1~2ml,经溶血后离心沉淀,取沉渣镜检。此法可提高检出率,但需取静脉血,且手续较复杂。
4)海群生白天诱出法:白天给被检者口服海群生2~6mg/kg体重,于服后30~60分钟间采血检查。此法可用于夜间取血不方便者,但对低度感染者易漏诊。

(2)体液和尿液检查微丝蚴:微丝蚴亦可见于各种体液和尿液,故可于鞘膜积液、淋巴液、腹水、乳糜尿和尿液等查到微丝蚴。可取上列体液直接涂片,染色镜检;或采用离心浓集法、薄膜过滤浓集法等检查。含乳糜的液体可加乙醚使脂肪充分溶解,去除上面的脂肪层,加水稀释10倍后,以1500~2000rpm离心3~5分钟,取沉渣镜检。
(3)成虫检查法:
1)直接查虫法:对淋巴系统炎症正在发作的患者,或在治疗后出现淋巴结节的患者,可用注射器从可疑的结节中抽取成虫,或切除可疑结节,在解剖镜下或肉眼下剥离组织检查成虫。取得的虫体,按常规线虫成虫标本制作技术,杀死固定,然后置线虫透明液中,镜检、定种。
2)病理切片检查:将取下的可疑结节,按常规法制成病理切片镜检。若为丝虫性结节,可见结节中心有成虫,其周围为典型的丝虫性病变。
2.免疫诊断可用作辅助诊断
(1)皮内试验:不能用作确诊病人的依据,可用于流行病学调查。
(2)检测抗体:试验方法很多,目前以丝虫成虫冰冻切片抗原间接荧光抗体试验(IFAT)、成虫冰冻切片免疫酶染色试验(IEST)及马来丝虫成虫或微丝蚴的可溶性抗原酶联免疫吸附试验(ELISA)的敏感性和特异性均较高。
(3)检测抗原:近年来国内制备抗丝虫抗原的单克隆抗体进行ELISA双抗体法和斑点ELISA法分别检测班氏和马来丝虫循环抗原的实验研究已获初步进展。
丝虫病_丝虫病 -治疗措施
丝虫病 治疗药物主要是海群生(hetrazan,又名乙胺嗪diethylcarbamazine,DEC)。海群生对两种丝虫均有杀灭作用,对马来丝虫的疗效优于班氏丝虫,对微丝蚴的作用优于成虫。国内海群生的常用疗法为4.2g7日疗法治疗班氏丝虫病;1.5~2.0g3~4日疗法治疗马来丝虫病。患者服药后可因大量微丝蚴的死亡而引起变态反应,出现发热、寒战、头痛等症状,应及时处理。为了减少海群生的副作用,现在防治工作中广泛采用了海群生药盐,按每人每天平均服用海群生50mg计,制成浓度为0.3%的药盐,食用半年,可使中、低度流行区的微丝蚴阳性率至1%以下,且副作用轻微。现已研制成功抗丝虫新药呋喃嘧酮(furapyrimidone),对微丝蚴与成虫均有杀灭作用,对两种丝虫均有良好效果。用总剂量140mg/kg体重7日疗法,对班氏丝虫病的疗效优于海群生。
对象皮肿患者除给予海群生杀虫外,还可结合中医中药及桑叶注射液加绑扎疗法或烘绑疗法治疗。对阴囊象皮肿及鞘膜积液患者,可用鞘膜翻转术外科手术治疗。对乳糜尿患者,轻者经休息可自愈;也可用1%硝酸银肾盂冲洗治疗。严重者以显微外科手术作淋巴管-血管吻合术治疗,可取得较好疗效。
1.马来丝虫病:由马来丝虫寄生于人体引起的疾病。马来丝虫的成虫和微丝蚴似班氏丝虫而略小。生活史亦似班氏丝虫,主要传播媒介为中华按蚊、嗜人按蚊、东方伊蚊、常型曼蚊等。幼虫在蚊体内约经7天即发育为感染性幼虫。成虫主要寄生于人体表浅淋巴系统,很少侵犯内脏或深部淋巴系统,多见于下肢(尤其是小腿和足背)浅层淋巴管和淋巴结,引起急性炎症,发作频繁,症状亦较重,反复发作可致象皮肿。鞘膜积液、阴囊象皮肿及乳糜
丝虫病尿等泌尿生殖系统症状体征少见。马来丝虫除感染人体外,亦可感染猴、猫、穿山甲等。马来丝虫病仅分布于亚洲,如朝鲜、日本、东南亚、印度、斯里兰卡、印度尼西亚、菲律宾等地,分布范围多与班氏丝虫病重叠。主要分布于长江以南、江苏、上海、浙江、安徽、福建、江西、湖北、湖南、河南、广东、广西、四川、贵州等地,不见于台湾及山东。两种丝虫病纯流行区的毗邻地带可见范围不大的混虫感染区。马来丝虫微丝蚴亦有夜现周期性,出现于周围血液的高峰时间为晚8时至次晨4时。马来丝虫病的诊断同班氏丝虫病,治疗亦用乙胺嗪,但剂量较小,疗程较短。治程中过敏反应较重。预防亦同班氏丝虫病。
2.罗阿丝虫病:由罗阿丝虫寄生于人体皮下组织引起的疾病。流行于西非及苏丹。学名中Loa一词系刚果土语,意为“眼虫”,因该丝虫的成虫常移行到眼部,故名。成虫寄生于人体皮下组织,到处窜行,形成游走性皮肤肿块,常见于背、腋、腹股沟、头皮、眼皮,亦见于眼前房、球结膜等处。雌虫在移行过程中间歇地产出微丝蚴。微丝蚴具鞘膜,进入血流,呈昼现周期性,夜间则集中于肺部,患者为唯一传染源。中间寄主为白昼吸血的几种斑虻。微丝蚴被吸入虻肠中后,移行到其脂肪体内,经7天发育为感染性幼虫,并移行至口器,于虻叮人时自其口器逸出,经吸血伤口浸入人体。1年后发育为成虫,此时方引起游走性肿物(可大如鸡蛋,持续数小时至数日)、皮肤瘙痒及蚁行感、结膜炎等症状。诊断靠血中检获微丝蚴或于皮下组织、眼结膜下查获成虫。乙胺嗪治疗有效。摘出成虫的手术简便可靠。
3.盘尾丝虫病:由盘尾丝虫寄生于人体皮下组织引起的疾病。流行于非洲中部和墨西哥、南美北部等地。流行病变乃致失明,故本病又称河盲症。盘尾丝虫成虫大于淋巴型丝虫,寄生于胸、腹、腰、腿、头部皮下组织,周围形成纤维包膜,表现为皮下结节,内含2条或更多的成虫,大小约5~25mm,不痛,局部皮肤瘙痒。微丝蚴无鞘膜,产于皮下结节内,可钻到结节周围组织及淋巴管、血管内,但外周血液中很少见,无明显周期性。成虫若寄生于眼眶附近,微丝蚴可经淋巴管或微血管移行至眼球,引起角膜、虹膜、脉络膜、视网膜的炎症,亦可损伤晶状体、玻璃体,造成视力障碍,甚至失明。传染源为患者,尚未发现家畜保虫寄主。传播媒介及中间寄主为蚋。蚋的口器粗短,不适深刺,吸血时亦吸入大量组织液,微丝蚴随组织液吸入蚋的消化道内,随后移行至胸肌,6~7天后发育成感染性幼虫──丝状蚴,移行至蚋的下唇,于蚋叮人时浸入人体。有报道感染后40天即出现症状。本病确诊靠皮下结节处表皮活体检查检获微丝蚴。乙胺嗪可杀灭微丝蚴,但应注意过敏反应,对成虫无效。静脉注射苏拉明可杀灭成虫。皮下结节可用手术摘出。
(一)普通康复疗法
急性期应卧床休息,局部淋巴管炎,可抬高患肢,精索淋巴管炎或附睾淋巴管,可局部热敷,固定部位,并酌情给予解热镇痛药。乳糜尿患者避免高蛋白饮食。
(二)中医分型与中药治法
1.热毒入络
四肢或腹股沟肿胀疼痛,局部有自上而下逆行红线,局部发热、压痛,或小腿大片红肿,近淋巴结肿伴寒战发热,全身酸痛.舌虹,苔黄脉数。
[冶法]清热利湿,凉血解毒。
[方药]苍术雄黄丸:苍术600克(炒),地龙600克(焙),干潦350克(炒令烟尽),雄黄120克(水飞),以上每服7克,早晚各1次,小儿减半.一般服药3天,微丝蚴即转阴性。
2.湿热下注
恶寒发热,少腹一侧或两侧有条状压痛,附睾、睾丸疼痛肿大,或阴囊水肿,色红灼热。舌质红,苔黄腻,脉弦数。
[治法]清泻湿热,理气止痛。
[方药]龙胆泻肝汤加减:龙胆草7克,黄苓12克,焦栀子12克,泽泻12克,木通7克,车前子12克,柴胡45克,生地12克,青皮7克,川楝子45克,橘核13克,甘草4克。
3.虫湿直络
下肢肿胀,局部皮肤粗糙增厚,或成溃疡,不易愈合。苔薄黄或腻,脉细滑。
[治法]行瘀软坚,利湿消肿。
[方药]红甲合剂;红花7克,炒甲珠5克,紫草10克,槟榔12克,归尾12克,川牛膝12克,威灵仙12克,汉防巳12克,五加皮12克,桑白皮12克,苍术8克,木瓜,2克,海桐皮12克,甘草6克。
(三)现代西医西药治疗方法
1.综合治疗
(1)海群生:口服量6毫克/千克体重,3次分服(饭后),疗程14天。
(2)左旋咪唑:4~5亳克/千克体重,分2次口服,共服5天,与海群生联合可加强疗效。
(3)呋喃嘧酮:20毫克/千克体重,分2~3次口服,共7天为1疗程。
2.对症治疗
(1)口服抗丝虫药后因为大量徽丝蚴死亡释出异性蛋白引起过敏反应,可用复方阿司匹林或肾上腺皮质激素等。
(2)淋巴管炎和淋巴结炎:由丝虫病本身引起可口服保太松、强的松、复方阿司匹林等,继发细菌感染可加用抗菌素。
(3)鞘膜积液:先抽掉部分积液,然后向鞘膜内注入2%普鲁卡因浓酒精,注入量为抽出积液量的l0%,然后轻揉患处,促使鞘膜脏层与壁层粘连。此法适用于轻症患者。
(4)象皮肿:桑叶注射液4毫升,肌注,每日1~2次,20天为一疗程。
(四)单味药与经验方治法
(1)乳糜尿:芹菜根40克,荠菜花70克,糯稻根40克,黄芪?o克,每日1剂,多饮水,少食脂肪。
(2)乳糜尿:向日葵根22克水煎服。
(3)鞘膜积液,刚叫、茴香加盐鸡蛋。
(五)桑绑疗法
桑叶注射液4毫升肌注,每日1-2次,同时用绷带绑扎患处,药物20天为1疗程,绷带长期绑扎。
(六)手术疗法
巨大阴囊,乳房象皮肿可行整形术,鞘膜积液者可做鞘膜翻转术,顽固性乳糜尿可行肾蒂淋巴管结扎术.
(七)海群生盐疗法
在丝虫病高发区,将海群生以o.3%一o.4%的比例加入当地食盐中供当地居民食用,连用半年,可降低徽丝蚴阳性率,可作为昔查普治的一种辅助措施.
丝虫病_丝虫病 -疾病预防
丝虫病1.普查普治及早发现患者和带虫者,及时治愈,既保证人民健康,又减少和杜绝传染源。普查应以1周岁以上的全体居民为对象,要求95%以上居民接受采血。
2.加强对已达基本消灭丝虫病指标地区的流行病学监测。在监测工作中应注意:①对原阳性病人复查复治;对以往未检者进行补查补治;同时加强流动人口管理,发现病人,及时治疗直至转阴。②加强对血检阳性户的蚊媒监测,发现感染蚊,即以感染蚊户为中心,向周围人群扩大查血和灭蚊,以清除疫点,防止继续传播。
丝虫病_丝虫病 -专家提示
丝虫病丝虫病是由纹虫传播的一种寄生虫病,血中有微丝蚴的人是本病的传染源。因此,预防本病重点在于灭蚊防蚊和治疗微丝蚴携带者。在流行区居住的人,为了预防本病,可采用海群生食盐全民食用法。如为外来人口进入流行区,可用海群生片150毫克,每月服一次,可达到预防效果。一旦患了本病,早期足量足疗程的海群生治疗常能治愈。晚期病例难以迅速奏效,然而反复多疗程的海群生治疗仍可望治愈。需要注意的是:在海群生治疗的过程中,可能会出现寒战、高热、关节酸痛、皮疹等反应,是由于大量成虫或微丝蚴被杀死所引起的过敏现象,不要将此误认为是医生开错了药。晚期病人单靠杀虫药治疗是不够的,还要配合其他辅助疗法。必要时还可施行手术治疗,但手术效果往往不一定理想。晚期丝虫病人常常出现乳糜尿,但临床上乳糜尿的原因除了丝虫病外,还有其他一些病如腹腔内肿瘤、结核等也会出现乳糜尿,故应及时到医院就诊并作相应的辅助检查,千万不要随便相信游医,以免延误治疗。
 爱华网
爱华网