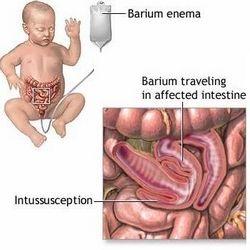
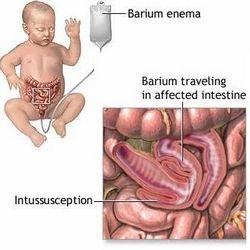
肠套叠是指一段肠管套入与其相连的肠腔内,并导致肠内容物通过障碍。临床上常见的是急性肠套叠,慢性肠套叠一般为继发性。急性肠套叠最多见于婴儿期,以4~10个月婴儿多见,2岁以后随年龄增长发病逐年减少。男女之比为2~3:1。肠套叠一年四季均有发病,以春末夏初发病率最高,可能与上呼吸道感染及病毒感染有关。在我国发病率较高,占婴儿肠梗阻的首位。
小儿肠套叠_小儿肠套叠 -简介
小儿肠套叠肠套叠(intussusception)是指近端肠段及其肠系膜套入远端肠腔,导致肠梗阻的一种婴幼儿常见急腹症。在我国发病率较高,占婴儿肠梗阻的首位。
小儿肠套叠_小儿肠套叠 -发病原因
(一)发病原因
顾名思义,肠套叠即一部分肠管套入另一段肠管中,其命名原则是将近端套入部肠段的名字放在前面,随之以远端套鞘部肠段的名字,例如回结型即回肠套入结肠内。80%以上的肠套叠为回结型,其他依次为回回型、盲结型、结结型、空空型。由于近端肠管的肠系膜亦套入远端肠腔,系膜血管受压致静脉回流受阻、肠壁水肿,如不马上复位,可因随之发生的动脉血供不足致肠坏死。若不及时诊治,患儿最终将死于脓毒血症。
肠套叠分为原发性和继发性两种。
1.原发性肠套叠90%的肠套叠属于原发性,套入肠段及周围组织无显著器质性病变。肠套叠可有一个起始点,随着肠蠕动,其近端的肠管套入远端的肠腔中。几乎每个病人术中均可发现位于套入肠段头部的肠壁淋巴结肿大。肠套叠一般好发于上呼吸道感染或胃肠炎后,50%以上与腺病毒和轮状病毒感染有关,这也解释了Peyer集合淋巴结肿大的原因,而肿大的Peyer集合淋巴结凸入肠腔可能正是激发肠套叠的诱因。
2.继发性肠套叠肠套叠起始点有明确病理异常的占2%~12%,包括:美克尔憩室、阑尾、息肉、肿瘤、过敏性紫癜导致的黏膜下出血、非霍奇金淋巴瘤、异物、异位胰腺或胃黏液、肠重复畸形等,其中美克尔憩室最为常见。患儿发病年龄越大,存在继发性肠套叠的可能越大。
囊性纤维化病人易发生肠套叠,且可能反复发作,故需多次复位。其可能原因为肠道分泌液浓缩以及粪石形成,多见于9~12岁儿童。
(二)发病机制
肠套叠一般是近端肠管套入远端肠管,若远端套入近端(称逆行性肠套叠)较罕见。绝大多数是单发性肠套叠,偶见多发性肠套叠同时发生者。
肠套叠的外管部分称为鞘部,进到里面的部分称为套入部,共3层肠壁。有时整个肠套叠部分再套入远端肠管内则成为复套共5层肠壁。
套入部进入鞘部后,受蠕动的推动向远端逐渐深入,同时其所附肠系膜也被牵入,结果不仅肠腔发生梗阻,而且肠系膜血管受压,套入部肠管可发生水肿淤血绞窄而坏死,尤其是颈部被勒紧,由于鞘部肠管持续痉挛紧缩而压迫套入部,颈部最早发生血循环障碍。初期静脉受阻,组织淤血水肿,套入部肠壁静脉怒张破裂出血,与肠黏液混合成果酱样,肠壁水肿继续加重,动脉受压,套入部供血停止而发生坏死。而鞘部肠壁则因高度扩张与长期痉挛可发生局灶性灰白色动脉性缺血坏死。此灰白色坏死灶肠壁薄弱,极易穿破,比套入部紫红色淤血坏死更有穿孔的危险。此种动脉性坏死多在梗阻远端,穿孔后对腹腔污染不严重,也不发生气腹,因而不易发现。
常见原发性肠套叠按其发生部位分为4型:①回结型:占85%。②小肠型:6%~10%。③结肠型:占2%~5%。④回回结型:占10%~15%。少数病例以回盲部为起点,多数是以回肠末端距回盲部几厘米到十余厘米处为起点套入结肠。
年长儿回结型肠套叠时,由于结肠肠壁相对较厚和肠腔较大,套入部管腔尚可保持通畅,更无血液循环障碍,水肿充血程度较轻。除因肠痉挛而发生腹痛外,很少有完全性肠梗阻的表现。患儿常常仍可进食,临床上称为慢性肠套叠。
小儿肠套叠_小儿肠套叠 -诊断
多见于肥胖健壮的2岁以内婴幼儿,为突然发病。肠套叠可致腹部绞痛,表现为原先安静的患儿突然出现明显烦躁不适,可有全身强直。双腿向腹部屈曲,表情痛苦,症状突发突止;无法表达的小婴儿则出现阵发性哭吵,发作间隙表现正常或安静入睡。随着病情进展,腹痛间歇可出现淡漠、嗜睡。常见呕吐,开始为不消化食物,继而吐胆汁样物,呕吐后可有全身扭动,屏气表现。肠套叠初期,结肠蠕动增加,肠腔内压升高,患儿排出少量正常粪便,后期粪便中出现血迹,随之因肠缺血坏死而排暗红色血块或果酱样大便。
体格检查:早期生命体征平稳,腹痛发作时,可听到亢进的肠鸣音。发作间歇期触诊可有右下腹平坦空虚感,这是由于盲肠和回盲部套入横结肠至右上腹所致;此外还可触及部位不固定的包块。因一侧肠系膜及血管牵拉,肿块通常呈弧形。肛指检查可能发现血迹或带血的黏液。症状持续时间越长,出血量越大。
梗阻时间过长的患儿可能出现脱水及菌血症,导致心动过速和发热,偶见低血容量性或感染性休克。
小肠套叠比较少见,多见于儿童,有时也可见于婴幼儿。极少数腹部手术后,肠功能紊乱恢复期可发生小肠套叠。主要表现为完全性机械性小肠梗阻,即腹痛、呕吐、不排气亦不排便,多无血便,腹部肿物不易触到,在镇静或麻醉下偶可摸到肿物,位于脐周呈腊肠样或海螺状。
慢性肠套叠多发生于儿童,病期较长,多在10~15天。主要表现为腹部肿物,偶有部分性肠梗阻症状。除腹痛外偶有呕吐,很少有血便,症状较缓和。多为回结型肠套叠,多继发于肠管器质性病变,如肿瘤、息肉、梅克尔憩室、阑尾内翻、蛔虫症等。腹软不胀,于右上腹触及有弹性的肿物,比较固定。
复发性肠套叠中,原发性肠套叠手术后复发率2%~3%,非手术治疗灌肠复位者复发率稍高,多为黏膜下淋巴结肿大及盲肠部不固定所致。继发性肠套叠复发率20%,肠管病变如息肉、肿瘤、梅克尔憩室为其诱发因素。可多次复发,复发后的临床症状与第一次相同。
小儿肠套叠_小儿肠套叠 -检查
血液检查外周血可有血象白细胞增高,也可正常;重症休克,脱水者可有水、电解质紊乱,代谢性酸中毒等。大便潜血试验阳性。
半数以上病例,腹部平片有可疑表现,如腹部包块影、气体及粪块分布异常、结肠充气减少、出现肠梗阻时的液气平面。但以上均为非特异性表现。诊断不能确定时,可作钡或气灌肠检查,在X线透视下,可见钡柱或气体在结肠的套入部受阻,出现杯状影。
晚期病例如小儿已有严重中毒脱水、高热或休克,腹胀并有腹膜刺激症状时,只宜作低压定量钡或气灌肠检查,注意结肠是否空瘪,特别是乙状结肠。如小肠有多数张力性气液面而结肠空瘪时,即可按绞窄性肠梗阻诊断而进行开腹探查。
怀疑患儿肠套叠,可行B超检查协助诊断。1977年有作者首次报道了肠套叠的超声特征,其后又有许多文章作了描述,主要有“靶环征”与“伪肾影”。“靶环征”表现为B超的横断面上两个低回声区中间有一高回声区;“伪肾影”表现为纵切面上低回声区和高回声区重叠,提示存在肠壁水肿。肠套叠复位后,B超图像可见较小的“面包圈”样环状回声,这是由于回肠末端和回盲瓣水肿所致。超声检查没有电离辐射,诊断较精确,但主要用于那些临床表现不甚典型的肠套患儿。若患儿有典型的疼痛发作,排果酱样大便,应直接采用空气或液体灌肠复位。
小儿肠套叠_小儿肠套叠 -治疗
(一)治疗
随着医学的发展,从20世纪40年代中期开始,肠套叠的死亡率明显下降,且少见重症患儿。
阵发性哭闹、排果酱样大便和腹部触及包块的患儿要高度怀疑肠套叠的可能。若全身情况良好,可即刻行空气或液体(钡剂)灌肠。空气或液体(钡剂)灌肠既是诊断也是复位方法。
腹膜炎、肠穿孔、败血症、可疑肠坏死等均是灌肠禁忌证。症状持续时间越长,灌肠复位的可能性就越小,危险性就越大。
较之钡剂灌肠,空气灌肠具有快速安全、操作更简单、并发症更少、射线照射时间更短等优点。因能够准确获知灌肠压力大小,故有更高成功率。特别是一旦穿孔,钡剂灌肠危害严重。目前国内已普遍采用空气灌肠复位法,复位成功率为75%~94%。若首次复位不成功,可在麻醉下再行试灌。
复位成功后,一般需口服炭片,观察其排出情况,并告之家长,无论是灌肠还是手术,复位成功后均有复发可能。
肠穿孔是空气灌肠最危险的并发症。一旦发生,应立即在剑突与脐连线中点处插入一粗针头,减张排气,并行急诊手术。
少数肠套叠有自发复位的可能。
手术治疗:如果患儿已有休克或腹膜炎症状,或灌肠复位失败,需行剖腹探查。术前应予胃肠减压、静脉输液和预防性抗生素应用等。术中须探查是否存在诱发肠套的器质性病变。肠套叠复发率为2%~20%,其中约1/3发生于首次发病当天,大多数则在6个月内复发。复发者往往没有固定套入部,同一病人可复发多次。手术复位或行肠切除者较少复发。与首次发病者比较,无手术治疗史的复发肠套叠,灌肠复位成功率几乎完全相同甚至略高。复发病人通常就诊较早,症状较轻,仅表现为不适和烦躁。需要注意的是,复发肠套叠应考虑存在肠道病变可能。胸腹部手术术后均有继发肠套叠可能。患儿术后出现肠梗阻表现时,往往首先使人想到绞窄性肠梗阻,因此很少在再次探查术前明确肠套叠诊断。大多术后肠套叠发生于术后1个月内,平均10天左右。造影检查有助于诊断,可表现为小肠梗阻。术后肠套叠多为回回型,需手术复位,但无需肠切除。
(二)预后
婴幼儿原发性回结型肠套叠如能早期诊断,早期应用灌肠复位均可治愈。如病程超过1~2天尤其是已有严重脱水、中毒或休克等症状,多需手术复位或肠切除,其病死率显著提高,达2%~5%。
小儿肠套叠_小儿肠套叠 -并发症
肠套叠是最常见的一种儿科(相关咨询相关内容)急腹症之一,多发于4~10个月的婴儿,肠套叠是指肠管的一部分进入了临近的肠腔内,引起肠梗阻,如果诊治不及时,易引起肠管坏死、肠穿孔、中毒、休克等并发症。
 爱华网
爱华网