子宫内膜间质肉瘤是来源于子宫内膜间质细胞的肿瘤。根据肿瘤的组织学和临床特征将其分为2类,即低度恶性子宫内膜间质肉瘤和高度恶性子宫内膜间质肉瘤。低度恶性子宫内膜间质肉瘤,以前曾称淋巴管内间质异位症、淋巴管内间质肌病等,约占80%,病情发展缓慢,预后较好。高度恶性子宫内膜间质肉瘤恶性程度高,病情发展快,易侵袭和转移,预后差。两者的病理特征也不相同。
子宫内膜间质肉瘤_子宫内膜间质肉瘤 -疾病描述
中文名:子宫内膜间质肉瘤
英文名:endometrialstromalsarcoma
别名:子宫淋巴管内间质异位症;子宫内膜间质异位症;子宫淋巴管内间质肌病;uterinestromalendometriosis;uterinestromatosis
概 述: 子宫内膜间质肉瘤(endometrialstromalsarcoma,ESS)是来源于子宫内膜间质细胞的肿瘤,约占子宫肉瘤的30%~40%,根据肿瘤的组织学和临床特征将其分为2类即低度恶性子宫内膜间质肉瘤(lowgradeendometrialstromalsarcoma,LGESS)和高度恶性子宫内膜间质肉瘤(highgradeendometrialstromalsarcoma,HGESS),前者约占80%,病情发展缓慢,预后较好而后者恶性程度高,病情发展快易侵袭和转移,预后差。两者的病理特征也不相同。低度恶性子宫内膜间质肉瘤以往有很多名称1909年Doran及Lockyer首次描述此病,1940年,Goodall将此病命名为淋巴管内间质异位症(endolymphaticstromalendometriosis)1946年Henderson提出了子宫内膜间质异位症(stromalendometriosis),还有学者将此病命名为淋巴管内间质肌病(endolymphaticstromalmyosis)等较为混乱近年来多数学者主张应用低度恶性内膜间质肉瘤的概念既能说明肿瘤的起源,又能表明肿瘤的性质还避免了与子宫内膜异位症和子宫腺肌瘤相混淆。
流行病学: 高度恶性子宫内膜间质肉瘤大多数发生在绝经后,好发年龄在55岁左右(30~75岁),一半以上为绝经后妇女。低度恶性子宫内膜间质肉瘤发病年龄较高度恶性子宫内膜间质肉瘤年轻,约40~50岁,多为绝经前妇女。但在生育年龄和儿童都可发生,占生殖道恶性肿瘤的0.2%。
子宫内膜间质肉瘤_子宫内膜间质肉瘤 -病因
起源于子宫颈内膜的间质细胞。高度恶性子宫内膜间质肉瘤多数来自子宫内膜间质;低度恶性子宫内膜间质肉瘤只是沿扩张的淋巴管或血管生长,其仍起源于内膜的间质细胞。
子宫内膜间质肉瘤_子宫内膜间质肉瘤 -临床表现
1.不规则阴道流血、月经增多、阴道排液、贫血、下腹痛等。
2.子宫增大,早期的盆腔检查所见与子宫壁间肌瘤相似。
3.从宫颈口或阴道内发现软脆、易出血的息肉样肿物。
4.肿物破溃合并感染,可有极臭的阴道分泌物。
子宫内膜间质肉瘤_子宫内膜间质肉瘤 -检查
1.镜检特点
子宫内膜腺体分散、减少,甚至腺体完全消失。
瘤细胞均匀密集,呈梭形、圆形或多角形,核大,少见瘤巨细胞,核分裂象多,胞浆多少不定,在少见情况下颇似蜕膜样细胞,可出现腺样分化。
肉瘤细胞异型性不一:异形性小,瘤细胞浸润性生长及核分裂象是诊断肉瘤的主要依据。瘤细胞异型性大时,可出现畸形核、巨核及多核,做嗜银染色时,每个瘤细胞均在嗜银纤维内。
瘤细胞胞浆像早期增生期子宫内膜间质细胞。
2.术前诊刮
对子宫内膜间质肉瘤有一定价值,但其息肉样病变基底部宽,诊刮有一定的局限性。
3.彩色多普勒测定
检测子宫及肿物的血流信号及血流阻力。低阻血流者,要高度怀疑子宫肉瘤。
4.B超检查
子宫明显增大,瘤体边界不规则,与肌层分界不清,其回声为均匀的低回声,或呈网格状蜂窝样强弱不均回声,类似葡萄胎。
子宫内膜间质肉瘤_子宫内膜间质肉瘤 -诊断
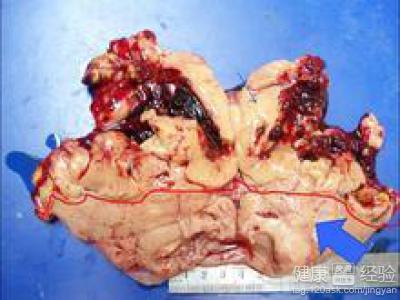
临床有不规则阴道出血,当盆腔检查见宫颈口有息肉样突出物,在诊断宫颈息肉、子宫内膜息肉及黏膜下肌瘤时应警惕子宫内膜间质肉瘤的可能性。术中可见肿瘤形成息肉状或结节自宫内膜突向宫腔或突至宫颈口外肿瘤体积比一般息肉大,蒂宽,质软脆健康搜索,肌层内肿瘤呈结节或弥漫性分布,但界限不清,不易完整剔除;肿瘤切面呈鱼肉样,可有出血、坏死及囊性变。对可疑病例应行冷冻切片检查,但最终诊断还要靠石蜡切片检查。
鉴别诊断: 1.低度恶性子宫内膜间质肉瘤和高度恶性子宫内膜间质肉瘤存在许多不同之处,临床上常难区别主要依靠病理学检查进行鉴别(表3)。2.与子宫内膜息肉鉴别内膜息肉常为多发,有蒂,且较细,体积较小而子宫内膜间质肉瘤多为单发息肉样肿物,基底宽或蒂粗,常伴有出血坏死和感染,阴道排液多等。3.与子宫黏膜下肌瘤鉴别子宫内膜间质肉瘤可由宫腔脱出至阴道,临床表现与黏膜下肌瘤相似,鉴别诊断较为困难,多需手术病理确诊。但子宫内膜间质肉瘤生长快,血流信号丰富,有低阻频谱
 爱华网
爱华网