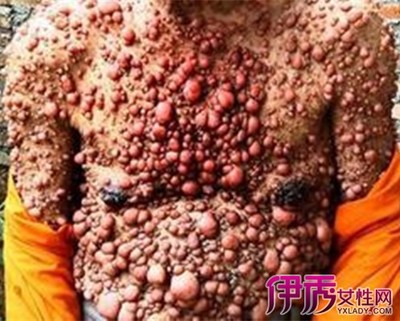
恶性卵巢肿瘤,妇科疾病的一种,可发生于任何年龄,卵巢恶性肿瘤治疗的主要措施是早期诊断及最大限度的实施肿瘤细胞减灭术,辅以强有力的规范化疗。
恶性卵巢肿瘤_恶性卵巢肿瘤 -简介
卵巢恶性肿瘤可发生于任何年龄,近年来发病有上升趋势,其发生率占女性生殖器恶性肿瘤的第三位。因而其死亡率高居妇科恶性肿瘤的第一位。卵巢恶性肿瘤组织类型复杂,早期诊断困难,约3/4患者出现症状就医时已至晚期,疗效较差,因而其死亡率高居妇科恶性肿瘤的第一位。卵巢恶性肿瘤各期(Ⅰ-Ⅳ期)平均五年生存率为20-40%,但早期(即IA期)最大限度的实施肿瘤细胞减灭术,辅以强有力的规范化疗。及某些非上皮性肿瘤五年生存率可高达90-100%。卵巢恶性肿瘤治疗的主要措施是早期诊断及最大限度的实施肿瘤细胞减灭术,辅以强有力的规范化疗。
恶性卵巢肿瘤_恶性卵巢肿瘤 -病理
1.浆溶性囊腺癌:为恶性卵巢肿瘤最常见者。2/3为双侧性,体积较大,半实质性,表面光滑或有乳头生长,切面多房,组织软而脆,囊内液体浑浊呈浆液血性。镜下见乳头覆以异形上皮,呈假覆层或多层排列紊乱,核分裂相多,有间质及肿瘤壁浸润。
2.粘液性囊腺癌:单侧居多,瘤体较大,实质性或部分囊性,多房,囊壁可有乳头和实质区,切面半囊半实,囊液混浊或为血性。镜下有腺体密集,间质较少,腺上皮细胞异型且超过3层,有间质浸润。癌胚抗原(CEA)升高明显,肿瘤相关抗原(TAA)亦为阳性。
3.子宫内膜样癌:肿瘤单侧居多,中等大小,偶有表面突起呈乳头状,囊液多为血性。镜下表现与子宫内膜癌相似,常见鳞状上皮化生。
4.透明细胞癌:过去称中肾样瘤,现已证明此瘤来源于苗勒氏管上皮性癌的一种。肿瘤多为单侧,中等大小,囊实性,囊壁内外有时可见乳头。镜下见瘤细胞有两种形态:一种癌细胞核大、突出表面,为钉状细胞;另一种癌细胞呈大多角形,胞浆透明为透明细胞。此肿瘤常与卵巢子宫内膜样癌或浆液性囊腺癌并存。
5.未成熟畸胎瘤:常为单侧实性,一般体积较大,表面呈结节状,切面似脑组织、质腐脆,大部分由分化程度不同的未成熟的胚胎性组织构成,多为原始神经组织、骨、毛发、皮脂等。若血清甲脂蛋白AFP为阳性。表示未成熟畸胎瘤中混有内胚窦瘤。若混有绒毛膜癌成分,血清及尿中hCG为阳性。
6.无性细胞瘤:属恶性生殖细胞肿瘤。肿瘤多为单侧,中等大小,呈圆形、分叶状,包膜光滑,切面灰白色、质实,可有坏死出血区。镜下见被结缔组织分隔的大圆形或多角形细胞群,周围有淋巴细胞浸润。此瘤常出现各种性腺机能低下或雌雄间体现象。合并卵黄囊瘤时血甲胎蛋白上升。合并绒毛膜癌时血或尿hCG上升。
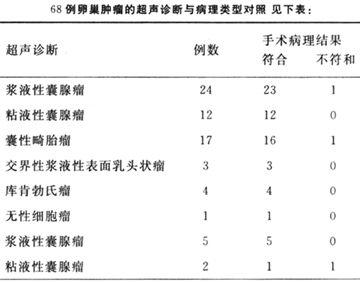
7.卵巢内胚窦瘤:又称卵黄囊瘤。是高度恶性的生殖细胞肿瘤。好发于儿童与青年。肿瘤绝大多数为单侧性,体积较大,圆形或卵圆形,表面光滑,包膜完整,切面灰白组织脆间质有胶状粘液,伴出血坏死易破裂。镜下结构复杂,主要为疏松网状结构和内胚窦作结构。瘤细胞呈扁平、立方、柱状或多角形。内胚窦瘤来自卵黄囊,瘤细胞可产生甲胎蛋白,因此患者血清甲胎蛋白AFP升高为本瘤特征。
8.颗粒细胞瘤:是最常见的一种卵巢性索间质肿瘤。为低度恶性肿瘤。多为单侧,大小不一,表面光滑或分叶状,切面实性,色淡黄,一部分呈囊性变,有时有出血坏死。组织学特点是颗粒细胞围绕小囊呈放射状排列。称卡-埃二氏小体。颗粒细胞瘤具有内分泌功能,分泌雌激素,青春期前出现假性性早熟,生育年龄引起月经紊乱,绝经期后有内膜增生过长,甚至发生腺癌。
恶性卵巢肿瘤_恶性卵巢肿瘤 -辨别
1、卵巢良性肿瘤早期肿瘤较小,多无症状,常在妇科检查时偶然发现。肿瘤生长缓慢。若肿瘤长大,可出现腹胀或压迫症状,甚至腹部可扪及肿块。妇科检查:子宫一侧或双侧可触及肿块,球形,多为囊性,表面光滑、活动,与子宫无粘连。若肿瘤长大充满盆、腹腔即出现压迫症状,如尿频、便秘、气急、心悸等。
2、卵巢恶性肿瘤早期常无症状,可在妇科检查发现。主要症状为腹胀、下腹部肿块以及腹水。肿瘤若向周围组织浸润或压迫神经,可引起腹痛、腰痛或下肢疼痛;若压迫盆腔静脉,出现下肢水肿;若为功能性肿瘤,产生相应的雌激素或雄激素过多症状。晚期可表现消瘦、严重贫血等恶病质征象。三合诊检查在阴道后穹隆触及盆腔内硬结节,肿块多为双侧,实性或半实性,表面凹凸不平,不活动。有时在腹股沟、腋下或锁骨上可触及肿大淋巴结。
恶性卵巢肿瘤_恶性卵巢肿瘤 -分类
1.浆液性囊腺瘤约占卵巢良性肿瘤的25%,常见于30~40岁患者。以单侧为多。外观呈灰白色,表面光滑,多为单房性,囊壁较薄,囊内含淡黄色清亮透明的液体,有部分病例可见内壁有乳头状突起,群簇成团或弥漫散在,称乳头状浆液性囊腺瘤。乳头可突出囊壁,在囊肿表面蔓延生长,甚至侵及邻近器官,如伴有腹水者,则多已发生恶变。
2.粘液性囊腺瘤约占卵巢肿瘤的15~25%,最常见于30~50岁。多为单侧。肿瘤表面光滑,为兰白色,呈多房性,囊内含藕粉样粘液,偶见囊壁内有乳头状突起,称乳头状粘液性囊腺瘤,右囊壁破裂,瘤细胞可种植于腹膜及内脏表面,产生大量粘液,称腹膜粘液瘤。
3.成熟畸胎瘤又称囊性畸胎瘤或皮样囊肿。占卵巢肿瘤约10~20%,占畸胎瘤的97%。大多发生在生育年龄。肿瘤多为成人手拳大小,直径多小于10cm,单侧居多,约25%为双侧,外观为园形或椭园形,呈黄白色,表面光滑,囊壁较厚,切面多为单房,囊内常含皮脂物质及毛发,亦可见牙齿、骨、软骨及神经组织,偶见甲状腺组织。
恶性卵巢肿瘤_恶性卵巢肿瘤 -卵巢癌转移常见部位
1、卵巢癌晚期腹膜转移:腹膜转移是卵巢癌晚期常见的转移部位之一,广大面积的盆腹腔腹膜及脏器浆膜可悲卵巢癌细胞种植播散,尤其是横隔、结肠侧沟、肠系膜、肠浆膜、膀胱浆膜及子宫直肠凹等。种植和播散的癌灶呈细小颗粒状,或结节状,或大小不等的团块,广泛的腹膜种植是卵巢癌腹水的主要来源。2、肠道转移:卵巢癌晚期转移症状常表现为肠道转移,卵巢癌肠道转移通常后果较为严重,病情严重时可表现为肠梗阻,是卵巢恶性肿瘤患者死亡的主要原因。卵巢癌晚期肠道转移多为盆腔癌瘤的直接侵犯,尤以结肠、乙状结肠为最常见部位,阑尾转移在卵巢癌晚期转移部位亦不少见。
3、子宫及双附件:因子宫是卵巢最邻近又密切相关的器官,在卵巢上皮性肿瘤有16%-18%伴有子宫转移,而在恶性生殖细胞瘤中,子宫受累的机会较少,甚至在卵巢癌复发的病例中亦较少在盆腔和子宫发现。卵巢上皮性癌,特别是浆液性癌有相当高的双侧性,达60%。即使在对侧卵巢外观正常时,也可有2%~18%的阳性率。在恶性生殖细胞肿瘤,除无性细胞外,双侧性的机会不足5%。卵巢癌瘤的浸润生长,常造成子宫和双附件形成浑然一体的局面。
恶性卵巢肿瘤_恶性卵巢肿瘤 -临床表现
1.自己触到下腹包块或妇科检查或盆腔B超检查时偶然发现盆腔包块。
2.包块生长迅速。患者可自觉腹部逐渐增大,并出现腹胀、尿频、便秘等压迫症状。
3.晚期肿瘤向周围侵犯可引起腹痛、腰痛、下肢浮肿、下肢疼痛等。多数同时出现腹水,量多时出现气急、心悸等,且伴有不同程度的食欲减退、乏力、消瘦等。
4.妇科检查可在盆、腹腔触及不规则实性或半实性肿块,多为双侧生长,固定不动。晚期有腹水。
恶性卵巢肿瘤_恶性卵巢肿瘤 -转移扩散卵巢癌的症状
1)直接蔓延:晚期的卵巢癌,不仅与围围组织粘连,而且可直接浸润这些组织,如子宫、壁层腹膜、阔韧带、输卵管、结肠及小肠,甚至可通过输卵管而蔓延至子宫腔。2)淋巴道转移:淋巴道转移是卵巢癌的常见转移方式。通常是转移至腹主动脉旁淋巴结,但也可沿圆韧带而转移到腹股沟淋巴结。
3)植入性转移:卵巢癌可穿破包膜、肠管等处,形成大量的结节状或乳头状的转移癌,特别是浆液性囊腺癌的乳头状组织,更容易穿破瘤体包膜,而扩散在腹腔各处,并引起大量腹水
4)血行转移:卵巢恶性肿瘤除肉瘤、恶性畸胎瘤及晚期者外,很少经血行转移。一般远隔部位转移可达肝、胸膜、肺等部位。
恶性卵巢肿瘤_恶性卵巢肿瘤 -诊断依据
1.出现前述症状之一项或一项以上,或出现顽固的月经不调或绝经后阴道流血。
2.妇科检查于盆、腹腔触及实质性或混合性包块,形态不规则,不活动。阴道后穹隆多可触及散在硬结节。
3.B型超声检查发现盆、腹腔混合性或实质性包块,或伴数量不等的腹水。
4.CT或MRI检查发现前述同样性质的包块、腹水或转移病源。
5.后穹隆穿刺或腹腔穿刺抽取腹水行细胞学检查发现恶性细胞。
6.腹腔镜直视下检查肿块性质、病变累及范围,有无转移病灶等,经活检确诊为恶性肿瘤或腹腔抽吸液或冲洗液细胞学检查见恶性细胞。
7.血清CA!25CA!99AFP定性检查阳性或定量测定显著高于正常,血清或腹水中乳酸脱氢梅(LDH)升高,或绝经后妇女体内雌激素水平增高等。
8.术后病理检查确诊为恶性肿瘤。
恶性卵巢肿瘤_恶性卵巢肿瘤 -治疗理念
治疗原则
1.根治性手术:使残余瘤源的直径〈2cm。
2.保守性手术:要求保留生育功能的年轻患者在下述条件可行患侧附件切除术:临床期。为交界性低度恶性肿瘤。瘤细胞分化良好。无腹水,腹腔冲洗液细胞学检查阴性。术中剖检对侧卵巢未发现肿瘤。术后有条件严密随访。
3.大剂量间歇用药化疗较小剂量用药化疗效果为佳。
4.联合化疗较单一化疗疗效为佳。但临床早期,瘤细胞分化良好的上皮性肿瘤,仍可选用单一的化疗方案。
5.按肿瘤不同的组织学类型选择不同的化疗方案。
6.放射治疗:卵巢无性细胞瘤,颗粒细胞瘤及无法手术切除的转移病源,可选用放射治疗,用钴60或直线加速器、回旋加速器等,首先用全腹旋转照射,然后盆腔照射。亦可选用放射性胶体金(198Au)或胶体磷(32P)腹腔内灌注。
7.免疫治疗:可选用短小棒状
 爱华网
爱华网