幽门螺杆菌感染是因幽门螺杆菌侵入人体上消化系统引发的一类感染性病理反应,是慢性胃炎、消化性溃疡、胃癌等疾病的主要致病因素。以人与人之间的传播为主,治疗以根除幽门螺杆菌为目标。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -简介
幽门螺杆菌
幽门螺杆菌感染是慢性活动性胃炎、消化性溃疡、胃黏膜相关淋巴组织(MALT)淋巴瘤和胃癌的主要致病因素。幽门螺杆菌(Helicobacterpylori,简称Hp)是一种螺旋状、革兰阴性、微需氧性细菌。人群中几乎一半终身感染,感染部位主要在胃及十二指肠球部。
1983年,Marshall及Warren用弯曲菌的微氧培养方法,首次报道成功分离出了这种细菌。从此引起医学届广泛兴趣和深入研究。以后发现此菌许多特征与弯曲菌属相似,而命名为“幽门弯曲菌(Campylobacterpylori,CP)”。
1989年Goodwin等建议成立一个新的属,即Helicobacterium,并把CP更名“Helicobacterpylori”(Hp),即幽门螺杆菌,并得到国际医学界的普遍认可。
1994年世界卫生组织/国际癌症研究机构(WHO/IARC)将幽门螺杆菌定为Ⅰ类致癌原。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -病原学
幽门螺杆菌
幽门螺杆菌革兰染色阴性,常作S形或弧形弯曲,有1~3个螺旋,长2.5~4.0μm,宽0.5~1.0μm,延长培养时间或药物治疗后,常呈类球形。菌体两端钝圆,菌体的一端或两端有2~6条带鞘的鞭毛,鞭毛长约为菌体的1.0~1.5倍,粗约为30nm,各有着毛点,着毛点不内陷,鞭毛末端呈圆球状或卵圆形。细胞壁光滑,与上皮细胞膜紧密相贴。在鞭毛根部内侧的细胞质末端有一明显的电子密度降低区,可能与鞭毛运动的能量贮存有关。
人胃活检标本分离的Hp菌株有多样性基因表型,至少可分为两大类型:
Ⅰ型为有细胞毒相关基因A(cytotoxinassociatedgeneA,CagA),表达CagA蛋白及空泡毒素(vaculatingcytotoxinA,VacA);
II型无CagA,既不表达CagA蛋白,也不表达VacA。Hp是一种专性微需氧菌,其稳定生长需依靠在生长的微环境中含5%~8%的氧气,在大气和绝对厌氧环境中均不能生长。
Hp生长缓慢,通常需3~5天,才能形成针尖状小菌落(0.5~1.0mm)。能产生尿素酶、过氧化氢酶、脂酶、磷脂酶和蛋白酶。细菌对外环境的抵抗力不强,对干燥及热均很敏感,多种常用消毒剂很容易将其杀灭。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -流行病学
易感人群
幽门螺杆菌感染广泛流行世界各地,人群对幽门螺杆菌普通易感,半数人群胃内有Hp定植,是人类最常见的慢性感染之一。在不同国家、不同地区、不同种族的人群问Hp感染率有较大差别。此种差别与社会经济背景、生活习惯、卫生状况及受教育程度不同有关。
在发展中国家感染率一般为50%~80%,而发达国家为25%~50%。中国感染率约为61%,属高感染地区。Hp感染非常顽固,自愈率接近零,因此,感染率随年龄的增长而增高。
传染源
研究认为,人是Hp感染惟一肯定的传染源,与人类接近的动物中猪、猫、羊、猴、家蝇也可能是传染源。
传播途径
Hp的传播途径尚未完全明了,资料提示主要是人-人之间通过粪-口和(或)口-口途径传播。感染后产生抗菌特异性抗体及抗尿素酶、CagA等特异性抗体。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -发病机制
幽门螺杆菌感染过程
Hp进入人胃内低pH环境中,能生长繁殖,并引起组织损伤,其致病作用主要表现为:细菌在胃黏膜上的定值,侵入宿主的免疫防御系统、毒素的直接作用及诱导的炎症反应和免疫反应。
定值
Hp的自然定植部位在胃黏膜上皮表面和胃黏液底层,呈点状分布,胃窦部数量多,胃体和胃底较少。Hp亦可定植于十二指肠的胃黏膜化生区、Barrett食管和梅克尔憩室等异位胃黏膜处。
Hp进入胃后要到达黏膜表面和黏液底层定植,除要抵抗胃酸和其他不利因素的杀灭作用外,还要依靠动力穿透黏液层。其螺旋状菌体,为Hp在黏稠的胃黏液中运动提供了基础;而其鞭毛的摆动则为Hp的运动提供了足够的动力。Hp产生的尿素酶能将尿素分解为氨和二氧化碳,氨在Hp周围形成“氨云”,中和胃酸保护Hp。产生的超氧化物歧化酶(SOD)和过氧化氢酶能保护其不受中性粒细胞的杀伤。另外,还产生多种黏附因子,使其能紧密地黏附于胃上皮表面。
损害黏膜屏障
损害胃及十二指肠黏膜Hp的毒素和有毒性作用的酶以及Hp诱导的黏膜炎症反应均能造成胃和十二指肠黏膜屏障的损害。
1、Hp的毒素:约60%Hp菌株能产生有活性的空泡毒素(VacA,87kda),使上皮细胞产生空泡变性。VacA的表达及毒性强弱与VacA基因型和细胞毒相关基因蛋白(CagA,128kda)有关,这是Hp菌株致病性差异的重要原因,其中VacAs1/m1基因型毒素活性最强,Vacs2/m2基因型无毒素活性。
(2)Cag致病岛:1996年,Censini等发现Hp菌株含有一个约40kb的特殊基因片段,呈现于致病相关菌株,且有细菌至病岛的典型结构特征,因此称为Hp的Cag致病岛。研究显示Cag致病岛与VacA的产生、与Hp对胃上皮细胞表面Leb抗原受体的结合能力、与参与细胞骨架重排的肌动蛋白等相关。
(3)尿素酶:尿素酶除了对Hp本身起保护作用外,还能造成胃黏膜屏障的损害。一是尿素酶分解尿素产生氨的直接细胞毒作用;二是尿素酶可诱导胃上皮细胞及中性粒细胞表达分泌白细胞介素-6(IL-6),肿瘤坏死因子-α(TNT-α)等炎症介质。
(4)Hp的蛋白酶、脂酶和磷脂:均能破坏胃黏液层的完整性,增加黏液的可溶性和降低其疏水性,进而降低了黏液对上皮细胞的保护作用。
(5)致炎因子:Hp表面及分泌的可溶性成分和趋化蛋白能趋化激活中性粒细胞、单核细胞和巨噬细胞,产生TNF-α、白细胞三烯、IL-1和IL-2,并进一步加强IL-8的激活反应,促进黏膜的炎症损伤。
(6)胃肠道激素:多数文献证实Hp感染者生长抑素释放减少、胃泌素释放增加。从而导致高胃酸分泌,加重胃十二指肠黏膜酸负荷;胃泌素促进黏膜细胞增生,与肿瘤形成可能有关。
(7)免疫反应:Hp感染诱导产生特异性细胞和体液免疫,并诱发机体的自身免疫反应,损害胃肠黏膜。黏膜损伤后,从炎症到癌变的过程可能是:慢性胃炎→萎缩性胃炎→肠上皮化生→不典型增生→癌变。根除Hp后可以阻止这一过程的发展。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -与消化疾病关系
幽门螺杆菌引起的胃炎
Hp感染与上消化道疾病之间的高度相关性已有大量报道,且已取得了基本一致的认识。
Hp感染与慢性胃炎
Hp与慢性浅表性胃炎之间的病因关系已充分确立。其证据如下:
①事实上所有Hp阳性者都证实有胃窦炎。
②若Hp感染经抗菌治疗,Hp根除后,胃炎可消退。
③在一些动物模型中,接种由患者胃中分离而得到的Hp后,可复制出慢性浅表性胃炎的病损。
④Marshall和Morris,分别用患者的Hp对自己作了自身感染,亦取得了同样结果。
Hp感染与消化性溃疡
从现有资料要确立Hp与消化性溃疡(pepticulcerdiseases,pud),包括胃溃疡、十二指肠溃疡之间的病因关系尚有困难。部分原因是缺乏合适的动物模型,而且在Hp感染者中仅有少数人发生溃疡。然而几乎所有PUD患者都有Hp感染性胃炎。因此,在没有其他促发因素,如服用甾体类抗炎药(NSAID)或有Zollinger-Ellison综合征存在时,Hp感染与胃溃疡之间的相关性稍弱,不是NSAID诱发的胃溃疡患者中,80%有Hp感染。然而重要的是要注意到Hp感染者中的大多数人并不发生十二指肠或胃溃疡。这些事实意味着宿主的遗传性特征,菌株的变异性或其他因子在其中起着作用。Hp感染根除后,溃疡病复发率显著降低,这是Hp在PUD中起病因作用的最有力的证据。Hp根除后可预防溃疡病复发,这在胃溃疡中证据不如十二指肠溃疡那样充分。
在十二指肠溃疡病例中,奇怪的是有些研究中,Hp在胃窦部部位比发生溃疡的十二指肠部位更为常见。已经提出的机理包括:Hp在十二指肠胃化的细胞上定居,胃酸或十二指肠碳酸氢盐的继发性改变,或感染菌的产物和/或宿主炎症应答反应引起的病变。
与非溃疡性消化不良
Hp感染与非溃疡性消化不良(NonulcerDyspepsia,NUD)的相关性尚缺乏令人信服的证据。因此尚存在着争论。NUD患者中Hp的感染率并不高于一般人群。
Hp感染与胃部恶性肿瘤
1、Hp感染与胃腺癌:
胃腺癌是世界上最常见的恶性肿瘤之一。在中国发病率仅次于肺癌。有证据显示Hp感染与胃体和胃窦腺癌相关联。然而,胃癌亦发生于一些无Hp感染证据的人。Hp感染的预防和治疗对胃癌发生的危险性的影响,证据尚不够充分。
流行病学资料表明:胃癌发生率在一些Hp感染率高的人群中较高。Hp感染率和胃癌发生率都与社会经济状态呈负相关,都随着年龄增加而升高。在发达国家的连续出生列队研究中已见下降。在美国,非洲裔美国人和拉丁美洲人的发生率高于白种人。已发现,Hp感染率与胃癌死亡率之间存在着地区分布性的相关。然而,这两种病在流行病学上存在一些明显不一致的情况。例如,胃癌男人比女人高发,而Hp感染率两性间并无差别。据报道,某些人群Hp感染率高,但胃癌发生率低。这些不一致表明:除Hp感染率外其他因素在胃癌危险因素中亦很重要。在有一些但不是全部回顾性血清学研究中表明,胃癌患者的Hp感染率比对照组高。
感染与胃癌有关的最有力的证据来自三个前瞻性列队血清学研究。这些研究表明Hp感染者的胃癌发生率显著增加。在这些研究中,均未见Hp感染与贲门癌和胃食管联结处癌有关联。
2.Hp感染与胃癌:
感染与胃癌发生率呈明显正相关,并且资料显示幽门螺杆菌感染者罹患胃癌的几率比未感染者要高。幽门螺杆菌本身并不分泌致癌物,其导致胃癌发生是一种间接的形式。
3、Hp感染与淋巴瘤:
胃的非何杰金淋巴瘤是一种罕见的病,占胃恶性肿瘤的3%。粘膜相关淋巴组织性淋巴瘤(MALT)低度克隆的新生物,被认为起源于固有膜中的淋巴样聚合(Lymphoidaggregate)。初步的流行病学资料显示,Hp感染与胃非何杰金淋巴瘤和MALT淋巴瘤都相关。
如果Hp感染与胃癌之间有任何病因关系,那么显然别的因素在胃癌的发生率中亦有重要作用。因此,目前尚不提倡出于预防胃癌的目的而作根除Hp的治疗。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -潜伏期
2~7天。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -临床表现
幽门螺杆菌感染Hp后大多数患者表现隐匿,无细菌感染的全身症状,也常无胃炎的急性期症状,临床上患者往往以慢性胃炎、消化性溃疡等表现就诊。从吞食活菌自愿者试验结果可见,感染先引起急性胃炎,未治疗或未彻底治疗,而发展为慢性胃炎。急性感染,胃镜下表现为胃窦急性充血糜烂,组织学检查黏膜层有充血、水肿及中性粒细胞浸润,症状可表现为腹痛、腹胀、晨起恶心、反酸、嗳气、饥饿感,重者出现呕吐。现已有足够证据表明,慢性胃炎Hp检出率54%~100%,慢性活动性胃炎Hp检出率为90%以上。也可引起胃体底炎,临床表现无特征性,常见上腹部疼痛、不适、饱胀、嗳气等上消化道症状。胃和十二指肠溃疡(GU&DU)的发生、发展、愈合及复发过程中,Hp起着十分重要的作用。在GU中Hp检出率多在80%以上,DU中检出率多在90%以上。有82.5%的DU患者十二指肠并发胃化生,胃化生和幽门螺杆菌感染是发生DU的先决条件。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -并发症
并发胃癌、出血等。幽门螺旋杆菌传染吗_幽门螺杆菌感染 -诊断
幽门螺杆菌测试仪
诊断标准
Hp感染的诊断有多种方法,但各种方法均有一定局限性。实际应用中应根据不同条件和目的,作出恰当选择。临床症状及胃镜所见常无特征性,因此临床表现对诊断帮助不大。
根据临床诊断标准,下列二项中任一项阳性者,则诊断Hp阳性,否则为阴性:
1.Hp形态学(涂片或组织学染色);
2.尿素酶依赖性试验(RUT、13C或14C-UBT、或15N尿氨排泄试验)。
鉴别诊断
细菌学检查需与存在于胃黏膜的其他细菌鉴别,如人胃小螺杆菌和弯曲样细菌-Ⅱ。
实验室检查
1、细菌培养。
Hp培养有一定难度,一般用牛脑心浸液琼脂、营养琼脂、空肠弯曲菌培养基础琼脂等,但需加入适量全血或血清(马、羊或人等)、药用炭、可溶性淀粉等添加成分。可直接用黏膜标本划种或将黏膜标本研磨成匀浆后接种,在湿度>90%、微需氧条件(5%O2,7%CO2,80%N2和7%H2)、37℃培养3~5天后观察结果并作鉴定。
2、尿素酶依赖性试验
此试验是鉴于Hp能产生活性很强的尿素酶,分解尿素产生氨和二氧化碳,前者依据pH的改变,后者依据放射性核素(13C或14C)标记的二氧化碳呼出量,从而反映胃内尿素酶活性,以判断有无Hp感染。
3、形态学检查
Hp具有典现的螺旋状或弯曲状形态。尤其在胃黏膜中,Hp和Hh的形态有特征性,故可通过形态学方法进行诊断。主要包括胃黏膜直接涂片革兰染色镜检和胃黏膜组织切片染色镜检。
4、血清学检查
Hp感染后诱发全身免疫反应,感染者的血清中可出现抗Hp的特异性抗体(IgG和IgA)及抗尿素酶、VacA、CagA等的特异性抗体,通过血清学检查可以检出。目前常用的血清学检查方法是ELISA,阳性表是既往或现症感染。近年发展的免疫印迹分析法既可用于诊断Hp感染,又可判别致病菌株。Hp的血清学诊断方法主要适用于流行病学调查。由于Hp根除治疗后血液中的抗Hp抗体并不能迅速降低,故对评价疗效果意义不大。
5、聚合酶链反应(PCR)检查PCR能检出粪便、胃液、唾液及胃黏膜活检标本中Hp,已有多对引物用于临床检验。检测的基因主要有Hp的特异片段、尿素酶基因UreA、毒素相关蛋白基因CagA、致空泡毒素基因VacA、鞭毛素基因FlaA等。由于PCR的高敏感性及临床标本易污染,而临床应用受限,主要用于科研对Hp进行分型和致病性研究。
6、位鉴定
可应用单克隆抗体进行免疫组织化学检测,Hp特异探针或引物进行原位杂交及PCR检测。
其他辅助检查
组织切片染色:胃黏膜活检标本(宜多点取材)垂直包埋切片,采用Warthin-Starry和centa银染色或HE染色、Giemsa染色、荧光素吖啶橙染色、米帕林染色以及无标记抗体PAP染色等在油镜下或荧光显微镜下观察。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -治疗
幽门螺杆菌
随着人们对Hp感染相关疾病认识的统一,根除(eradication)Hp的治疗在临床上应用已十分普遍。
根除是指治疗结束1个月后胃内检测不到Hp。在体外药敏试验中,很多抗生素对Hp有良好的抗菌活性,但在体内低pH环境中,大多数抗生素活性降低和不能穿透黏液层在细菌局部达到有效的杀菌浓度,因此临床上Hp感染往往不易根除。
截至2012年为止,无单一抗生素能够有效地根除Hp。因而发展了将抗生素、铋剂及抗分泌药物联合应用的多种治疗方案。一般采用三联或四联方案,以低剂量、短疗程为佳。
治疗方案的选择原则是:①采用联合用药方法;②Hp的根除率>80%,最好在90%以上;③无明显副作用,病人耐受性好;④病人经济上可承受性。判断Hp感染的治疗效果应根据Hp的根除率,而不是清除率。根除是指治疗终止后至少在一个月后,通过细菌学、病理组织学或同位素示踪方法证实无细菌生长。
国内外常用的抗Hp药物有羟氨苄青霉素、甲硝唑、克拉霉素、四环素、强力霉素、呋喃唑酮、有机胶态铋剂(De-Nol等)等。疗程一般为两个星期。由于治疗Hp感染抗菌方案的广泛应用,有可能扩大耐药性问题的产生。因此,将来替换性的治疗或预防策略。
随着耐药性的产生,传统三联、四联根除幽门螺杆菌的效果正在不断下降。目前序贯疗法和微生态疗法,都在深入的探讨中。其中微生态疗法被认为是未来治疗幽门螺杆菌的趋势,目前比较常用的有卫悦可复合益生菌等。
幽门螺旋杆菌传染吗_幽门螺杆菌感染 -预后
一般预后良好,有并发症者预后欠佳。幽门螺旋杆菌传染吗_幽门螺杆菌感染 -预防
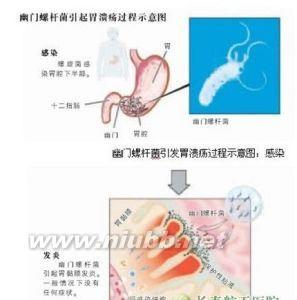
鉴于Hp感染的传染来源和传播途径尚不十分明了,因此给预防Hp感染带来了困难。从20世纪90年代以来,Hp疫苗的研究取得了较大进展,可以预期在不久的将来,通过疫苗防治Hp感染将变为现实,也可能是今后Hp相关性疾病防治的重要措施。
 爱华网
爱华网