孩子身体弱,从小就被各种先天或后天因素的影响下而得病,孩子尿发红现在已成为孩子的多发症状之一。
正常小儿尿的颜色是淡黄色。如果尿呈现红色,那就要警惕血尿的发生,但是并非一出现红色尿就是血尿。
如尿中尿酸盐排出过多时,尿液呈粉红色,初生新生儿尿内之尿酸盐可使尿布呈红色。小儿进食大量食品染料(如苯胺)、安替比林、蜂蜜时,尿可以呈现红色,某些药物如大黄、酚酞、利福平、四环素、嘌呤类药物等亦可使尿呈红色,上述的红色尿均不是血尿。
尿液中含有超过正常量的红细胞为血尿,血尿分为二种,仅在显微镜下发现红细胞者称为镜下血尿。肉眼能见“洗肉水”(具体是什么我也不知道~~~!!~!)色或血样甚至有血凝块者称肉眼血尿,其颜色与尿液的酸碱度有关,中性或弱碱性尿色为鲜红色或洗肉水样,酸性尿则呈浓茶色或烟灰水样。应注意,镜下血尿并不一定比肉眼血尿病情轻,也就是说血尿的严重程度与疾病的严重程度不一定呈正比。发现血尿,家长应予以重视,尽快到医院就诊。
血尿病因:小儿血尿病因很多,根据血尿来源分为肾小球性和非肾小球性血尿两大类。
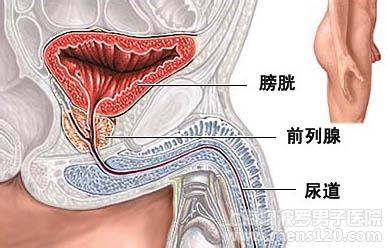
非肾小球性血尿:指血尿来源于肾小管、肾间质或尿路(包括集合系统、输尿管、膀肤和尿道)及全身性疾病。
① 尿路感染:如肾孟肾炎、肾结核、膀脱炎等。病原除细菌感染外,也可由病毒、支原体、真菌、寄生虫等引起。
② 泌尿系结石:肾结石、膀胧结石、尿道结石。
③ 特发性高钙尿症。
④ 药物及化学物质:抗生素(如氨基甙类、先锋霉素、青霉素、磺胺药)、乙酰水杨酸、抗凝药物(肝素、双香豆素)、环磷酞胺、保太松、感冒通、苯酚、重金属(汞、砷、铅)等。
⑤ 血管性病变:胡桃夹现象(左肾静脉压迫综合征)、肾静脉血栓形成、肾动静脉瘘。
⑥ 尿路畸形:多囊肾、马蹄肾、海绵肾、膀胱憩室、肾积水等。
⑦ 肿瘤:肾母细胞瘤、肾胚胎瘤、白血病。
⑧创伤:如外伤、手术、器械损伤、尿道异物等。
⑨ 邻近器官病变:如阑尾炎、盆腔炎等。
⑩ 全身性疾病:血小板减少性紫癜、血友病、新生儿自然出血症等
血尿的病史
① 有无前驱感染及时间关系,如急性链球菌感染后肾炎常有较明确的前驱病史,于感染后10~14 d出现血尿;而IgA肾病,呼吸道症状与血尿几乎同时发生,一般不超过3 d。
② 近期有无用氨基糖甙类抗生素、磺胺类等药物史
。③ 有无外伤史。
④ 有无与鼠类接触史,对流行性出血热诊断极为重要。
⑤ 有皮肤紫癜史支持紫癜性肾炎。
⑥ 有肝炎病史者要除外肝炎相关性肾炎。
⑦ 家族中有无血尿、肾衰、耳聋、眼疾患者,为遗传性肾炎、 家族性良性血尿提供线索。
⑧ 家族中出血史对血友病诊断有帮助。
血尿的伴随症状:
① 明显的尿路刺激症状多见于泌尿系统感染(但小婴儿可仅有发热、拒食、哭闹及体重不增等),其次要注意除外肾结核累及下泌尿道、高钙尿症。
② 肾区绞痛要考虑泌尿系结石。
③ 瘦长体型有时左侧腹痛和腰痛者,要考虑特发性肾出血。
④肾区肿块要考虑肾脏肿瘤、多囊肾、肾积水等。
⑤ 肝脾肿大、角膜K-F环者要考虑肝豆状核变性。
⑥ 有全身多系统损害者要考虑系统性红斑狼疮等。
⑦ 伴有不明原因发热、消瘦、贫血及咯血者应疑为肺出血肾炎综合征。
⑧ 发热伴面、颈、上胸部潮红,并渐出现皮肤出血点、低血压、休克、少尿应考虑流行性出血热。
⑨ 有胃肠炎表现,随后出现溶血性贫血、血小板减少者要考虑溶血尿毒综合征。
⑩ 伴蛋白尿、水肿、高血压,要考虑肾小球疾病。
血尿的治疗与管理:
血尿的治疗,主要为根据不同病因针对原发病进行不同治疗。如果仅单纯镜下血尿,预后一般较好,不必用药,但需要随访,每年一次(美国)或是3~6个月一次。因此建议对此类疾病的患儿进行"管理",而不是治疗。管理包括:诊断、治疗、患者/家长教育、生活指导、制定随访计划等。告知患儿"定期"复查。总之,关于儿童血尿目前总体新进展不多,在临床工作中应该注意到,血尿病因诊断的重要性远远大于血尿的治疗,但在诊断过程中要注意平衡相关检查的"不足"与"过度"。对于暂时无明确病因的血尿患儿,定期随访尤为重要。根据目前检查,结合随访检查来进行"立体"诊断。对于不同的患儿制定相应的随访计划和随访内容。
 爱华网
爱华网