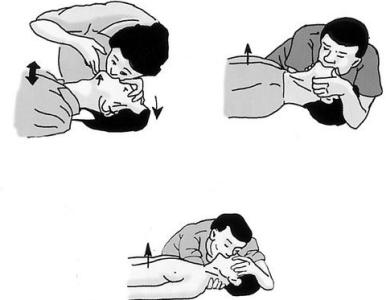
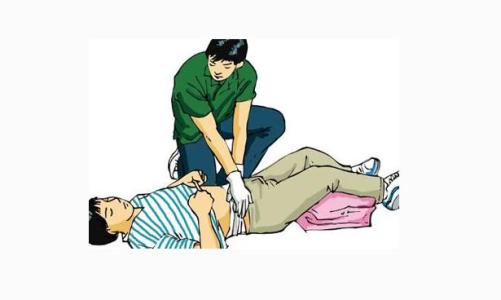
休克,是机体受到强烈的致病因素侵袭后,导致有效循环血量锐减,组织血液灌流不足引起的以微循环障碍、代谢障碍和细胞受损为特征的病理性综合征,是严重的全身性应激反应。下面就是爱华网小编为大家整理的关于休克病人方面的急救护理,供大家参考。
休克病人的护理方法
(一)微循环障碍
1.微循环收缩期 在休克早期,机体有效循环血量锐减,外周和内脏的小血管、微血管平滑肌收缩,以保证心、脑等重要器官供血。毛细血管前括约肌收缩和后括约肌相对开放,出现“少灌多流”,此期又称为休克代偿期。
2.微循环扩张期 介质释放使毛细血管前括约肌松弛,后括约肌处于相对收缩状态,出现“多灌少流”,休克进入抑制期。
3.微循环衰竭期 微血栓形成,可能发生DIC甚至多器官功能受损。
(二)代谢改变
1.能量代谢障碍
2.代谢性酸中毒
(三)炎症介质释放和细胞损伤
1.严重损伤、感染等可刺激机体释放大量炎症介质
2.能量不足和代谢性酸中毒影响细胞各种膜的屏障功能
(四)内脏器官的继发损伤
由于持续的缺血、缺氧,细胞可发生变性、坏死,导致内脏器官功能障碍,甚至衰竭。若两个或两个以上器官或系统同时或序贯发生功能衰竭,称为多器官功能障碍综合征(MODS),是休克的主要死因:
1.肺(最易受损):急性呼吸窘迫综合征(ARDS)
2.肾(最敏感):急性肾衰竭(ARF)
3.心:局灶性心肌坏死和心力衰竭
4.脑:脑水肿及颅内压增高。
5.肝:解毒及代谢功能减弱并加重代谢紊乱及酸中毒
6.胃肠道:黏膜上皮受损肠源性感染或毒血症
休克病人的病因
1.低血容量性休克
低血容量性休克为血管内容量不足,引起心室充盈不足和心搏量减少,如果增加心率仍不能代偿,可导致心排血量降低。
(1)失血性休克 是指因大量失血,迅速导致有效循环血量锐减而引起周围循环衰竭的一种综合征。一般15分钟内失血少于全血量的10%时,机体可代偿。若快速失血量超过全血量的20%左右,即可引起休克。
(2)烧伤性休克 大面积烧伤,伴有血浆大量丢失,可引起烧伤性休克。休克早期与疼痛及低血容量有关,晚期可继发感染,发展为感染性休克。
(3)创伤性休克 这种休克的发生与疼痛和失血有关。
2.血管扩张性休克
血管扩张性休克通常是由于血管扩张所致的血管内容量不足,其循环血容量正常或增加,但心脏充盈和组织灌注不足。
(1)感染性休克 是临床上最常见的休克类型之一,临床上以Gˉ杆菌感染最常见。根据血流动力学的特点有分为低动力休克(冷休克)和高动力性休克(暖休克)两型。
(2)过敏性休克 已致敏的机体再次接触到抗原物质时,可发生强烈的变态反应,使容量血管扩张,毛细血管通透性增加并出现弥散性非纤维蛋白血栓,血压下降、组织灌注不良可使多脏器受累。
(3)神经源性休克 交感神经系统急性损伤或被药物阻滞可引起影响的神经所支配的小动脉扩张,血容量增加,出现相对血容量不足和血压下降;这类休克预后好,常可自愈。
3.心源性休克
心源性休克是指心脏泵功能受损或心脏血流排出道受损引起的心排出量快速下降而代偿性血管快速收缩不足所致的有效循环血量不足、低灌注和低血压状态。心源性休克包括心脏本身病变、心脏压迫或梗阻引起的休克。
休克病人的临床表现
1.休克早期
在原发症状体征为主的情况下出现轻度兴奋征象,如意识尚清,但烦躁焦虑,精神紧张,面色、皮肤苍白,口唇甲床轻度发绀,心率加快,呼吸频率增加,出冷汗,脉搏细速,血压可骤降,也可略降,甚至正常或稍高,脉压缩小,尿量减少。
2.休克中期
患者烦躁,意识不清,呼吸表浅,四肢温度下降,心音低钝,脉细数而弱,血压进行性降低,可低于50mmHg或测不到,脉压小于20mmHg,皮肤湿冷发花,尿少或无尿。
3.休克晚期
表现为DIC和多器官功能衰竭。
(1)DIC表现 顽固性低血压,皮肤发绀或广泛出血,甲床微循环淤血,血管活性药物疗效不佳,常与器官衰竭并存。
(2)急性呼吸功能衰竭表现 吸氧难以纠正的进行性呼吸困难,进行性低氧血症,呼吸促,发绀,肺水肿和肺顺应性降低等表现。

(3)急性心功能衰竭表现 呼吸急促,发绀,心率加快,心音低钝,可有奔马律、心律不齐。如出现心律缓慢,面色灰暗,肢端发凉,也属心功能衰竭征象,中心静脉压及脉肺动脉楔压升高,严重者可有肺水肿表现。
(4)急性肾功能衰竭表现 少尿或无尿、氮质血症、高血钾等水电解质和酸碱平衡紊乱。
(5)其他表现 意识障碍程度反映脑供血情况。肝衰竭科出现黄疸,血胆红素增加,由于肝脏具有强大的代偿功能,肝性脑病发病率并不高。胃肠道功能紊乱常表现为腹痛、消化不良、呕血和黑便等。
看过“休克病人的急救护理”的人还看了:
 爱华网
爱华网