1.疾病(disease)是指机体在一定原因作用下,自稳调节机制发生紊乱而出现的异常生命活动过程。
5.病因(etiology agents)是指作用于机体引起疾病并赋予该疾病特征性的因素。
8.诱发因素(precipitatingfactor)是指能够促进和加强某一疾病原因作用的条件因素称为诱发因素,简称诱因。
11.完全康复(completerecovery)是指病因去除后,患病机体的损伤和抗损伤反应完全消失、形态结构损伤完全修复、机体功能和代谢完全恢复到正常状态,以及临床症状和体征完全消退。
12.不完全康复(incompleterecovery)是指原始病因消除后,患病机体的损伤性变化得以控制,但机体内仍存在病理变化,只是机体通过代偿反应维持相对正常的生命活动。
13.死亡(death)是指机体生命的终结;是指机体作为一个整体(organism as awhole)的机能永久性的停止,而整体的死亡而并不意味着各器官组织同时都发生死亡。
14.脑死亡(braindeath)是指以脑干或脑干以上全脑不可逆转的永久性地功能丧失,使得机体作为一个整体功能的永久停止。
21.水中毒(waterintoxication)指当水的摄入过多,超过神经-内分泌系统调节和肾脏的排水能力时,使大量水分在体内潴留,导致细胞内、外液容量扩大,并出现包括稀释性低钠血症在内的一系列病理生理改变,被称为水中毒。
26.酸碱平衡紊乱(acid-basedisturbance)指由于各种原因使细胞外液酸碱度的相对稳定性遭到破坏,称为酸碱平衡紊乱。
28.动脉血二氧化碳分压(PaCO2)是指物理溶解于血浆中的CO2分子所产生的张力。
34.代谢性酸中毒(metabolicacidosis)是指由于体内固定酸生成过多,或肾脏排酸减少,以及HCO3-大量丢失,导致血浆HCO3-浓度原发性降低。
39.呼吸性酸中毒(respiratoryacidosis)是指因CO2呼出减少或CO2吸入过多,导致血浆H2CO3浓度原发性增高。
40.代谢性碱中毒(metabolicalkalosis)指由于H+丢失过多,H+转入细胞内过多,以及碱性物质输入过多等原因,导致血浆HCO3-浓度原发性增高。
41.呼吸性碱中毒(respiratoryalkalosis)指因通气过度使CO2呼出过多,导致血浆H2CO3浓度原发性降低。
42.混合型酸碱平衡紊乱(mixed acid-basedisorders)指两种或两种以上原发性酸碱平衡紊乱同时并存。
43.水肿(edema)是指过多的体液在组织间隙或体腔中积聚。
44.积水(hydrops)是指过多的体液在体腔中积聚。
45.滤过分数(filtrationfraction,FF)是指GFR与肾血浆流量的比值,正常约为20%(120/600)。
46.心房利钠肽(atrial natriuretic polypeptide,ANP)是由21~35个氨基酸残基组成的肽类激素,它能抑制近曲小管重吸收钠,抑制醛固酮和ADH的释放,因而具有促进钠、水排出的功用。
60.缺氧(hypoxia)指当组织的氧供应不足或利用氧障碍时,导致组织的代谢、功能和形态结构发生异常变化的病理过程。
68.低张性缺氧(hypotonichypoxia)指由PaO2明显降低并导致组织供氧不足。当PaO2低于8kPa(60mmHg)时,可直接导致+CaO2和SaO2明显降低,因此低张性缺氧也可以称为低张性低氧血症(hypotonic hypoxemia)。
70.紫绀(cyanosis)是指当毛细血管中脱氧Hb平均浓度增加至50g/L(5g/dl)以上(SaO2≤80%~85%)可使皮肤粘膜出现青紫色,称为紫绀
71.血液性缺氧(hemichypoxia)指Hb量或质的改变,使CaO2减少或同时伴有氧合Hb结合的氧不易释出所引起的组织缺氧。
72.等张性缺氧(isotonichypoxemia)指由于Hb数量减少引起的血液性缺氧,因其PaO2正常而CaO2减低,又称等张性缺氧(isotonichypoxemia)。
73.肠源性紫绀(enterogenouscyanosis)是指在食用大量新腌咸菜或腐败的蔬菜,由于它们含有大量硝酸盐,经胃肠道细菌作用将硝酸盐还原成亚硝酸盐并经肠道粘膜吸收后,引起高铁Hb血症,患者皮肤、粘膜(如口唇)呈现青灰色,也称为肠源性紫绀。
74.循环性缺氧(circulatoryhypoxia)指组织血流量减少使组织氧供应减少所引起的缺氧,又称低动力性缺氧(hypokinetic hypoxia)。
76.组织性缺氧(histogenous hypoxia)是指由于组织、细胞利用氧障碍所引起的缺氧。
78.氧中毒由于吸入氧分压过高或长时间吸入高浓度氧,使患者出现听觉或视觉障碍、抽搐和晕厥等神经症状,部分患者出现溶血反应,或因引起严重呼吸衰竭致死,这样一类临床综合征,称为氧中毒79.发热(fever)是指在致热原作用下,体温调节中枢的调定点(setpoint)上移而引起的调节性体温升高,当体温上升超过正常值0.5℃时,称为发热。
96.应激(stress)或应激反应指机体在各种内外环境因素刺激下所出现的全身性的非特异性适应性反应称为应激(stress)或应激反应。
102.“全身适应综合征”(general adaptation syndrome,GAS)指如果劣性应激持续作用于机体,则可表现为一个动态的连续过程,最终导致内环境紊乱,引起疾病,甚至死亡。称为“全身适应综合征”。。
107急性期反应(acute phaseresponse)是指许多疾病,尤其是传染性疾病、外伤性疾病、炎症和免疫性疾病时,于短时间内(数小时至数天),机体发生的以防御反应为主的非特异性反应。
108.急性期反应蛋白(acute phase protein,APP)指炎症、感染、组织损伤时血浆中某些蛋白质浓度迅速升高,这些蛋白质称为急性期反应蛋白。
109.热休克蛋白(heat shock protein,HSP)是指细胞在应激原特别是环境高温诱导下所生成的一组蛋白质。
110.热休克蛋白的“分子伴娘”(molecularchaperone)指热休克蛋白中大多数是细胞的结构蛋白(称为结构性HSP),其主要功能是帮助蛋白质进行正确的折叠、移位、维持以及降解,因此被称为“分子伴娘”。
115.休克(shock)是机体在受到各种有害因子作用后发生的,以组织有效循环血液流量急剧降低为特征,并导致细胞功能、结构损伤和各重要器官机能代谢紊乱的复杂的全身性病理过程。
117. 低血容量性休克(hypovolemic shock)是指由于血容量减少引起的休克称为低血容量性休克。
118.血管源性休克(vasogenicshock)是指由于外周血管扩张、血管容量扩大带来血液分布的异常,大量血液淤滞在扩张的小血管内,使有效循环血量减少而引起的休克称为血管源性休克(vasogenicshock),也称为分布异常性休克。
119.心源性休克是由于急性心泵功能衰竭或严重的心律紊乱(心室纤维震颤等),心排出量急剧减少,使有效循环血量和微循环灌流量下降所导致的休克,称心源性休克。
122.“自身输血”是指由于儿茶酚胺等缩血管物质的大量释放使肌性微静脉和小静脉收缩,可迅速而短暂地减少血管床容量和增加回心血量,,以利于动脉血压的维持。
123.“自身输液”是指由于微动脉、后微动脉和毛细血管前括约肌比微静脉对儿茶酚胺更敏感,导致毛细血管前阻力增加比后阻力增加更大,毛细血管中流体静压下降,使组织液进入血管,起到“自身输液””的作用,具有重要的代偿意义。转自
124.弥漫性血管内凝血(disseminated or diffuse intravascular coagulation,DIC)是以不同原因所致的凝血因子和血小板被激活,凝血酶增加以及广泛微血栓形成为病理特征的获得性临床综合征。
129.微血管病性溶血性贫血(microangiopathic hemolyticanemia)指在DIC发展过程中,在外周血涂片中可见一些带刺的收缩红细胞,可见新月体、盔甲形等形态各异的红细胞碎片,由于裂体细胞脆性高,很容易发生溶血,所以称为微血管病性溶血性贫血。
130.血浆鱼精蛋白副凝固试验(plasma protamine paracoagulationtest)是指将鱼精蛋白加入被检的患者血浆后,鱼精蛋白可与血浆中X-FM片段内X结合,使FM与X片段分离,分离的FM能在血浆中自行聚集而凝固。这种不需酶的作用,而形成纤维蛋白的现象称为副凝试验。
135.缺血再灌注损伤(ischemia-reperfusioninjury)指在一定条件下恢复血液再灌注后,部分动物或患者细胞功能代谢障碍及结构破坏不但未减轻反而加重,因而将这种血液再灌注后缺血性损伤进一步加重的现象称为缺血再灌注损伤。
139.自由基(free radical)是指在外层电子轨道上具有单个不配对电子的原子、原子团或分子的总称,又称游离基。
140.呼吸爆发(respiratory burst)或氧爆发(oxygenburst)是指在再灌注期间组织重新获得氧供应,激活的中性粒细胞耗氧显著增加,产生大量氧自由基,称为呼吸爆发或氧爆发,可损伤组织细胞。
141.钙超载(calciumoverload)指各种原因引起的细胞内钙浓度明显增多并导致细胞结构损伤和功能代谢障碍的现象称为钙超载
142.无复流现象(no-reflow phenomenon)是指缺血再灌注时,部分或全部缺血组织不出现血液灌流的现象。
143.心肌顿抑(myocardialstunning)指在短期缺血早期恢复灌注时,心肌收缩功能不能迅速恢复,在较长一段时间内(数天到数周),心肌收缩功能低下,甚至处于无功能状态(nonfunctionstate),称为心肌顿抑(myocardial stunning)。
149.细胞因子瀑布(cytokinecascade)指炎症介质的过量释放则将激活更多的炎症细胞,释放更多的炎症介质,产生“细胞因子布”
151.心力衰竭(heartfailure)指在各种致病因素的作用下,心脏的收缩和/或舒张功能发生障碍,即心脏泵血功能发生障碍,使心输出量绝对或相对不足,不能充分满足机体代谢需要的病理过程或综合征。
152.心肌衰竭(myocardial failure)指由心肌舒缩功能障碍所致的心力衰竭,称为心肌衰竭。
153.充血性心力衰竭(congestive heartfailure)在大多数心力衰竭中,尤其是呈慢性经过时,由于CO心输出量和静脉回流量不适应,导致钠、水潴留和血容量增多,使静脉淤血及组织间液增多,出现明显组织水肿,心腔通常也扩大
156.急性心力衰竭(acute heartfailure)指发病急骤,CO在短时间内急剧减少,机体来不及充分发挥代偿功能,常伴有心源性休克。
157.慢性心力衰竭 (chronic heartfailure)是指临床常见,发病缓慢,病程较长,心衰发生前机体有较长的代偿期,在此阶段 病人心力衰竭症状往往不明显。
159.左心衰竭(left heartfailure)是指主要由于左室心肌舒缩功能障碍或负荷过重,导致左室泵血功能下降,使从肺静脉流到左室的血液不能充分射入主动脉,临床主要表现为肺淤血和CO降低。
160.右心衰竭(right heartfailure)主要由于右心室不能将体循环回流的血液充分排至肺循环,右心室压力增加,临床主要表现为体静脉淤血。
162.心肌重构(myocardialremodeling)是指由于心脏负荷变化使心肌的结构、功能、代谢都经历了一个模式改建过程称心肌重构163.离心性肥大(eccentrichypertrophy)是指心脏重量增加,心室腔扩大,室壁稍厚,而室壁厚度与室腔直径的比值等于或小于正常,多由心脏长期容量负荷过度,使心室舒张末容量增加,室壁应力增加,肌节呈串联性增生所致。
164.向心性肥大(concentrichypertrophy)是指心脏重量增加,室壁增厚,心腔容积稍大或正常,而室壁厚度与室腔直径之比大于正常,多由心脏长期压力负荷过度,使收缩期室壁应力增加,肌节呈并联性增生所致。
175.呼吸衰竭(respiratoryfailure)是指在海平面静息状态吸入空气的情况下,由于肺通气和(或)肺换气功能的严重障碍,以致动脉血氧分压低于(PaO2)8kPa(<60mmHg),伴有或不伴有二氧化碳分压(PaCO2)高于6.67kPa(50mmHg)的病理过程。
176.呼吸功能不全指如果外呼吸功能障碍所导致的PaO2降低或PaCO2升高没有达到呼吸衰竭水平,或在静息时血气值正常,并且没有明显的临床症状,但当体力负荷增加时PaO2才明显降低或伴有PaCO2水平增高。
179.急性呼吸衰竭是指呼吸功能原来正常,由于病因的突发或迅速发展,引起换气或通气功能严重损害,在短时间内引起的呼衰。
180.慢性呼吸衰竭是指一些慢性疾病,包括呼吸和神经肌肉系统疾病等,导致呼吸功能逐渐损害,经过较长时间才发展为呼吸衰竭。
182.肺衰竭是指主要由于呼吸器官如气道、肺和胸膜病变引起的呼吸衰竭。
183.限制性通气不足(restrictivehypoventilation)是指当吸气时肺泡的扩张受限制所引起的肺泡通气不足称为限制性通气不足阻塞性通气不足。
184.阻塞性通气不足(obstructive hypoventilation)指因呼吸道狭窄或阻塞所致的通气障碍。
187.“等压点”是指在呼气过程中可能存在的、气道内外压力相同的部位。
188.弥散障碍(diffusionimpairment)是指由于肺泡膜面积减少或肺泡膜异常增厚和弥散时间缩短所引起的气体交换障碍。
190.功能性分流(functionalshunt)指通气不良肺泡的静脉血液未经充分动脉化而掺入动脉血内,流回心脏。这种情况类似动一静脉短路故称为死腔样通气(deadspace like ventilation)。
191.解剖分流(anatomicshunt)指静脉血未经肺部的气体交换直接进入动脉。在生理情况下,肺内存在一部分静脉血经支气管静脉和极少的肺内动-静脉交通支直接流人肺静脉,掺入动脉血;心肌内也有少量静脉血直接流入左心。
192.真性分流(trueshunt)指部分肺泡完全失去通气功能,但仍有血流,流经的血液完全未进行气体交换而掺入动脉血,类似解剖分流。这种分流与解剖分流被称为真性分流(trueshunt),以区别上述仍存在少量气体交换的功能性分流。
194.肺性脑病即由呼吸衰竭引起的脑功能障碍(pulmonaryencephalopathy)患者表现为神志淡漠、肌肉震颤或扑翼样震颤、间歇抽搐、昏睡、甚至昏迷等,亦可出现腱反射减弱或消失,锥体束征阳性等。
195.急性呼吸窘迫综合征(acute respiratory distresssyndrome,ARDS)是由急性肺损伤(肺泡-毛细血管膜损伤)引起的呼吸衰竭。
196.肾功能衰竭(renalfailure)是指各种病因引起肾功能严重障碍,导致泌尿功能降低,出现水、电解质和酸碱平衡紊乱,代谢废物及毒物在体内潴留,并伴有肾脏内分泌和多器官功能障碍等一系列的症状与体症,这种临床综合征称为肾功能衰竭(renalfailure)。
197.急性肾功能衰竭(acute renalfailure,ARF)是指各种病因引起双侧肾脏在短期内泌尿功能急剧降低,导致机体内环境出现严重紊乱的病理过程与临床综合征。
204.氮质血症(azotemia)指含氮代谢产物如尿素、肌酐、尿酸等在体内蓄积,引起血中非蛋白氮(non-proteinnitrogen, NPN)含量显著增高,称为氮质血症。
205.慢性肾功能衰竭(chronic renal failure,CRF)指各种慢性肾脏疾病引起肾单位进行性、不可逆破坏,使残存的有功能的肾单位越来越少,以致不能充分排出代谢废物及维持内环境稳定,出现代谢废物和毒物在体内潴留,水电解质和酸碱平衡紊乱以及内分泌功能障碍,由此引起一系列临床症状,这一病理过程称为慢性肾功能衰竭。
211.尿毒症(uremia)指急、慢性肾功能衰竭发展到严重阶段,除存在水、电解质、酸碱平衡紊乱及内分泌功能失调外,还有代谢产物和内源性毒物在体内蓄积,从而引起一系列自体中毒症状。
212.尿毒症毒素(uremiatoxin)尿毒症患者体内有百余种代谢产物或毒性物质含量高于正常值,其中有一些被认为与尿毒症的特异性症状有关。
217.矫枉失衡学说(trade-offhypothesis)是指矫正过度导致新的失平衡,具体讲是由于机体对GRF降低进行代偿时,因代偿引起机体内环境新的紊乱(包括内分泌功能紊乱),产生新的病理过程。
218.肾小球过度滤过学说是指健存肾单位负荷过重、代偿性的过度滤过(健存肾小球高灌注、高压力和高滤过)引起肾小球硬化,219.肝功能衰竭(hepaticfailure)指凡各种致肝损伤因素使肝细胞(包括肝实质细胞和枯否细胞)发生严重损害,使其代谢、排泄、合成、解毒与免疫功能发生严重障碍,机体往往出现黄疸、出血、腹水、继发性感染、肝性脑病、肾功能障碍等一系列临床表现,称之为肝功能衰竭。
220.急性肝功能衰竭指肝病急性起病或 慢性肝病急性发作24周内,患者即发生肝性脑病和其它肝功能衰竭表现。
221.慢性肝功能衰竭指病情进展缓慢,病程较长,往往在某些诱因(如感染、上消化道出血、服用镇静剂、麻醉剂,电解质和酸碱平衡紊乱、氮质血症等)作用下病情突然加剧,反复发生慢性肝性脑病。
222.肝性脑病(hepaticencephalopathy,HE)是继发于严重肝病的,以代谢紊乱为基础的中枢神经系统功能失调综合征,其主要临床表现是意识障碍、行为失常和昏迷。。
226.假性神经递质(falseneurotransmitter)指肝功能障碍时,肠道内产生的某些胺类未经肝脏解毒,便由血液带到中枢神经系统的肾上腺素能神经元内形成苯乙醇胺和羟苯乙醇胺(假性神经递质)。当正常神经递质被假性神经递质取代后,可使神经突触部位冲动传递发生障碍,大脑皮质将从兴奋转入抑制状态,产生昏睡等情况。
227.肝肾综合征(hepatorenalsyndrome,HRS)是指由于肝硬化、继发于肝功能衰竭基础上的功能性肾功能衰竭(又称肝性功能性肾衰竭)。
去极化阻滞 hypoexcitable due to depolarization去极化阻滞是指急性高钾血症时,因细胞内K+与细胞外K+浓度的比值减小,导致Em负值减小,使得Em接近或等于Et(-55~-60mV)时,胞膜快钠通道失活,致使细胞形成兴奋的能力明显下降,细胞处于去极化状态,患者出现肢体刺痛,感觉异常及肌无力甚至麻痹等现象。
超极化阻滞 hypoexcitable due to hyperpolarzation:超极化阻滞是指在急性低钾血症时,血钾浓度<2.65mmol/L,造成[k+]e减小,使得Em负值增大,Em与Et之间的距离加大,从而导致骨骼肌兴奋性降低,患者出现肌肉松弛无力甚至肌麻痹的现象
四、病理生理学
5、何谓疾病的病因和诱因?病因、诱因和条件三者的关系如何?
某个有害的因素作用于机体达到一定的强度和时间会产生某个特定的疾病,这个有害因素就称为该疾病的病因。
诱因是指在病因存在下具有促进疾病更早发生、病情更严重的因素。仅有诱因不会发生疾病。
疾病的原因是引起某一疾病发生的特定因素,它是引起疾病必不可少的、决定性的、特异性的因素。疾病的条件是指能够影响(促进或阻碍)疾病发生发展的因素。其中促进疾病或病理过程发生发展的因素,称为诱因。诱因属于条件的范畴。
6、机体死亡的重要标志是什么?简述其判定标准
机体死亡的标志是脑死亡,即大脑包括小恼、脑干在内作为一个整体功能永久性丧失。其判定标准有:
⑴ 不可逆性昏迷和大脑无反应状态
⑵ 自主呼吸停止
⑶ 瞳孔散大
⑷ 颅神经反射消失
⑸ 脑电消失
⑹ 脑血循环完全停止。
7、疾病发生发展的一般规律都有哪些?
⑴ 自稳调节紊乱规律
⑵ 损伤与抗损伤反应的对立统一规律
⑶ 因果转化规律
⑷ 局部与整体的统一规律。
11、为什么早期或轻症的高渗性脱水病人不易发生休克?
高渗性脱水病人由于细胞外液渗透压升高,通过以下三个代偿机制使细胞外液得到补充而不易发生外周循环衰竭和休克。
⑴ 相对低渗的细胞内液水分向细胞外液转移;
⑵ 刺激下丘脑使ADH分泌增加而导致肾脏远曲小管及集合管重吸收水增加;
⑶ 刺激口渴中枢引起口渴而饮水增加。
12、临床静脉补钾的“四不宜”原则是什么?为什么?
临床静脉补钾的“四不宜”原则是:不宜过浓、不宜过快、不宜过多、不宜过早。
这是因为补钾过浓、过快、过多、过早,易使血钾突然升高,造成高钾血症,易引起心律失常、心搏骤停和呼吸肌麻痹等严重后果。钾主要存在细胞内,细胞外液的钾进入细胞内的速度缓慢,大约需要15个小时,才能达到平衡。钾主要由肾脏排泄,肾功能不全时,过多的钾不易排泄。一个严重低钾血症的患者若短时间内将血钾补充至正常值范围内,也会发生高钾血症的临床表现,因为血钾升高过快与高钾血症一样会明显影响细胞的静息电位,进而影响心肌的兴奋性、自律性、传导性和收缩性等。
13、某婴儿腹泻3天,每天10余次,为水样便。试问该婴儿可能发生哪些水电解质和酸碱平衡紊乱?为什么?
(1)婴幼儿腹泻多为含钠浓度低的水样便(粪便钠浓度在60mEq/L以下),失水多于失钠,加上食欲下降,摄水少,故易发生高渗性脱水。
(2) 肠液中含有丰富的K+、Ca2+、Mg2+,故腹泻可导致低钾血症、低钙血症、低镁血症。
(3) 腹泻可丢失大量的NaHCO3,可导致代谢性酸中毒。。
22、高钾血症和低钾血症对心肌兴奋性各有何影响?阐明其机理。
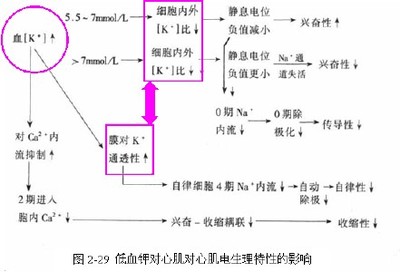
钾对心肌是麻痹性离子。高钾血症时心肌的兴奋性先升高后降低,低钾血症时心肌的兴奋性升高。急性低钾血症时,尽管细胞内外液中钾离子浓度差变大,但由于此时心肌细胞膜的钾电导降低,细胞内钾外流反而减少,导致静息电位负值变小,静息电位与阈电位的距离亦变小,兴奋所需的阈刺激也变小,故心肌兴奋性增强。高钾血症时,虽然心肌细胞膜对钾的通透性增高,但细胞内外液中钾离子浓度差变小,细胞内钾外流减少而导致静息电位负值变小,静息电位与阈电位的距离变小,使心肌兴奋性增强;但当严重高钾血症时,由于静息电位太小,钠通道失活,发生去极化阻滞,导致心肌兴奋性降低或消失。
23、试述创伤性休克引起高钾血症的机制。
⑴ 创伤性休克可引起急性肾功能衰竭,肾脏排钾障碍是引起高钾血症的主要原因。
⑵休克时可发生乳酸性酸中毒及急性肾功能不全所致的酸中毒。酸中毒时,细胞外液中的H+和细胞内液中的K+交换,同时肾小管泌H+增加而排K+减少。
⑶休克时组织因血液灌流量严重而缺氧,细胞内ATP合成不足,细胞膜钠泵失灵,细胞外液中的K+不易进入缺氧严重不足引起细胞坏死时,细胞内K+释出。
⑷ 体内70%的K+储存于肌肉,广泛的横纹肌损伤可释放大量的K+。故创伤性休克极易引起高钾血症。
30、试分析酸中毒与血钾变化的相互关系。
酸中毒时,细胞外液H+浓度升高,H+进入细胞内被缓冲,为了维持细胞电中性,细胞内的K+向细胞外转移,引起血钾浓度升高;肾小管上皮细胞内H+浓度升高,使肾小管H+-Na+交换增强而K+-Na+交换减弱,肾排H+增多而排K+减少,导致血钾浓度升高。
高钾血症时,细胞外K+进入细胞,细胞内H+则转移到细胞外,使细胞外液H+浓度升高;肾小管上皮细胞内K+浓度升高,H+浓度降低,使肾小管K+-Na+交换增强,H+-Na+交换减弱,肾排K+增多而排H+减少,导致细胞外液H+浓度升高,发生酸中毒。故酸中毒与高钾血症可以互为因果。
31、试分析碱中毒与血钾变化的相互关系。
碱中毒时,细胞外液H+浓度降低,细胞内H+向细胞外转移,而细胞外K+向细胞内转移,引起血钾浓度降低;肾小管上皮细胞内H+浓度降低,使肾小管H+-Na+交换减弱而K+-Na+交换增强,肾排H+减少而排K+增多,导致血钾浓度降低。
低钾血症时,细胞内K+向细胞外转移,而细胞外H+进入细胞,使细胞外液H+浓度降低;肾小管上皮细胞内K+浓度降低,H+浓度升高,使肾小管K+-Na+交换减弱,H+-Na+交换增强,肾排K+减少而排H+增多,导致细胞外液H+浓度降低, 发生碱中毒。故碱中毒与低钾血症可以互为因果。
33、简述酸中毒对机体的主要影响。
⑴心血管系统:①血管对儿茶酚胺的反应性降低;②心肌收缩力减弱;③心肌细胞能量代谢障碍;④高钾血症引起心律失常。故严重代谢酸中毒的病人易并发休克、DIC、心力衰竭。
⑵ 中枢神经系统:主要表现是抑制,患者可有疲乏、感觉迟钝、嗜睡甚至神清不清、昏迷。
⑶ 呼吸系统:出现大而深的呼吸。糖尿病酸中毒时,呼出气中带有烂苹果味(丙酮味)。
⑷ 水和电解质代谢:血钾升高、血氯降低和血钙升高。
⑸ 骨骼发育:影响骨骼的生长发育,重者发生骨质蔬松和佝偻病,成人则可导致骨软化病。
34、呼吸性碱中毒时,机体会发生哪些主要变化?
⑴ 诱发心律失常:碱中毒时引低钾血症,后者可引起心律失常。
⑵ 脑血管收缩,脑血流量减少。严重有眩晕、耳鸣甚至意识障碍。
⑶ pH升高,致游离钙浓度降低,神经肌肉应激性增高,所以肌肉出现抽搐或颤抖。
⑷ PaCO2下降,血浆pH升高,可使氧离曲线左移,氧与血红蛋白亲合力增高,加重组织缺氧。
35、临床上测某病人血液pH正常,能否肯定其无酸碱平衡紊乱? 为什么?
血液pH正常也不能排除酸碱平衡紊乱,因为血浆pH主要取决于血浆中[HCO3-]与[H2CO3]的比值。有时尽管两者的绝对值已经发生改变,但只要两者的比例仍维持在20:1,pH仍可在正常范围。血浆pH低于7.35表明有酸中毒,高于7.45表明有碱中毒。若临床上测某病人血液pH在7.35-7.45,则可能表明三种情况:①无酸碱平衡紊乱;②代偿性酸碱平衡紊乱;③相消型的混合性酸碱平衡紊乱。
37、某一慢性肾小球肾炎患者发病20余年,本次因恶心呕吐多日而急诊入院。入院检查,内生肌酐清除率为正常值的20%,pH7.39,PaCO25.9kPa(43.8mmHg), HCO3-26.3mmol/L, Na+142 mmol/L,Cl-96.5mmol/L。试分析该患者有无酸碱平衡紊乱? 判断依据是什么?
从pH7.39上看,该患者似乎没有酸碱平衡紊乱,但根据其有慢性肾炎病史,内生肌酐清除率仅为正常值的20%,可见发生肾功能衰竭,易引起代谢性酸中毒。
该患者AG=[Na+]-([HCO3-]+[CI-]=142-(26.3+96.5)=17.2mmol/L(>14mmol/L),因此判断该患者有AG增大型代谢性酸中毒。该患者又有呕吐病史,加之有PaCO2的继发性升高,可考虑有代谢性碱中毒。由于这两种酸碱平衡紊乱其pH变化的趋势相反,互相抵消,故pH处在正常范围,因此判断其发生了混合型酸碱平衡紊乱即代谢性酸中毒合并代谢性碱中毒。
44、各型缺氧皮肤粘膜的颜色有何区别?
低张性缺氧时皮肤粘膜呈青紫色,循环性缺氧时皮肤粘膜呈青紫色或苍白(休克的缺血缺氧期时),组织中毒性缺氧时皮肤粘膜呈玫瑰色,血液性缺氧时皮肤粘膜呈樱桃红色(CO中毒)、咖啡色(高铁血红蛋白血症)或苍白(贫血)。
45、一氧化碳中毒导致血液性缺氧的发生机制及其主要特点。
一氧化碳与血红蛋白的亲和力比氧大210倍,一氧化碳中毒时可形成大量的碳氧血红蛋
白而失去携氧能力,同时CO还能抑制红细胞的糖酵解,使2,3—DPG合成减少,氧离曲线左移,HbO2的氧不易释出,故可导致缺氧。其主要特点是动脉血氧含量低于正常,动、静脉血氧含量差减小,血氧容量、动脉血氧分压和血氧饱和度均在正常范围内,粘膜、皮肤呈樱桃红色
46、试述弥散性血管内凝血(DIC)的概念和常见临床表现。
在某些致病因子作用下,由于凝血因子或血小板被激活,大量促凝物质入血,凝血酶增加,进而微循环中形成广泛的微血栓,继发性纤维蛋白溶解功能增强。这种以凝血功能障碍为主要特征的病理过程称为DIC。其临床表现为出血、休克、器官功能障碍及溶血性贫血。
47、简述DIC的常见病因与发病机制。
DIC的常见病因主要分为感染性疾病、恶性肿瘤、创伤与手术及产科意外等四大类。这些病因通过以下几个发病环节引起DIC:
⑴ 血管内皮细胞损伤,凝血、抗凝调控失调;
⑵ 组织因子释放,激活性凝血系统;
⑶ 血细胞的大量破坏,血小板被激活;
⑷ 其它促凝物质(如胰蛋白酶、羊水、蛇毒等)入血。
49、简述急性DIC导致休克的机制。
⑴ 出血使循环血量减少
⑵ 广泛微血栓形成导致回心血量减少
⑶ ⅩⅡ因子活化可激活激肽和补体系统,导致外周阻力降低和血浆外渗
⑷ FDP可增加血管通透性和使小血管扩张
⑸ 心肌缺血缺氧而引起心输出量减少。
51、DIC最常见的临床表现是什么?其发生机制如何?
DIC最常见的临床表现是多部位难以常规止血方法治疗的出血。
发生机制:
⑴ 全身广泛微血栓的形成,造成血小板和凝血因子的大量消耗,引起凝血障碍。
⑵ 继发性纤溶亢进,产生大量纤溶酶,后者既能使已经形成的纤维蛋白凝块和纤维蛋白原溶
解,还可使多种凝血因子(Ⅴ、Ⅶ、Ⅸ、Ⅺ因子和血小板)水解。
⑶ FDP增多,它具有抗凝血酶作用、抑制纤维蛋白单体的聚合和多聚体生成;抑制血小板粘附和聚集。
54、什么是休克?休克发生的始动环节是什么?
休克是多病因、多发病环节、有多种体液因子参与,以机体循环系统功能紊乱,尤其是微循环功能障碍为主要特征,并可能导致器官功能衰竭等严重后果的复杂的全身调节紊乱性病理过程。
休克发生的始动环节包括血容量减少、心输出量急剧降低和外周血管容量扩大三个方面。
59、什么是多器官功能障碍综合征(MODS)?
在严重感染、创伤和休克时,原无器官功能障碍的患者同时或在短时间内相继出现两个
以上的器官系统的功能障碍。
60、试述休克并发心力衰竭的机制。
⑴ 休克中、后期血压进行性降低,使冠状血流减少,同时儿茶酚胺增多引起心缩力增
强。
⑵ 心率加快使耗氧而心肌缺氧加重,甚至可引起坏死和心内膜下出血。
⑶ 休克时出现的酸中毒、高血钾和心肌抑制因子均能使心肌收缩性减弱。
⑷ 心肌内广泛的DIC使心肌受损。
⑸ 内毒素对心肌有直接抑制作用。
61、简述缺血与再灌注时氧自由基产生过多的可能机制。
⑴ 黄嘌呤氧化酶的形成增多
⑵ 中性粒细胞呼吸爆发
⑶ 线粒体单电子还原增多
④ 儿茶酚胺自氧化增强。
64、试述自由基对细胞有何损伤作用。
自由基具有极活泼的反应性,一旦生成可经其中间代谢产物不断扩展生成新的自由基,形成连锁反应。自由基可与磷脂膜、蛋白质、核酸和糖类物质反应,造成细胞功能代谢障碍和结构破坏。
⑴膜的脂质过氧化反应增强:自由基可与膜内多价不饱和脂肪酸作用,破坏膜的正常结构,使膜的液态性、流动性改变,通透性增强;脂质过氧化使膜脂质之间形成交联和聚合,间接抑制膜蛋白的功能;通过脂质过氧化的连锁反应不断生成自由基及其它生物活性物质。
⑵ 抑制蛋白质的功能:氧化蛋白质的巯基或双键,直接损伤其功能。
⑶ 破坏核酸与染色体:自由基可引起染色体畸变,核酸碱基改变或DNA断裂。
65、试述钙超载引起再灌注损伤机制。
⑴ 线粒体功能障碍:干扰线粒体的氧化磷酸化,使能量代谢障碍,ATP生成减少。
⑵ 激活多种酶类:Ca2+浓度升高可激活磷脂酶、蛋白酶、核酶等,促进细胞的损伤。
⑶ 再灌注性心律失常:通过Na+-Ca2+交换形成一过性内向离子流,在心肌动作电位后形成短暂除极而引起心律失常。
(4) 促进氧由基生成;钙超负荷使钙敏蛋白水解酶活性增高,促使黄嘌呤脱氢酶转变为黄嘌呤氧化酶,使自由基生成增加。
(5) 使肌原纤维过度收缩。
68、试述肝性脑病患者血氨升高及其引起肝性脑病的机制。
肝性脑病患者血氨升高的机制:
⑴ 血氨生成过多
①肝硬化致门静脉高压,使肠粘膜淤血,引起消化吸收不良及蠕动减慢,细菌大量繁殖,氨生成过多;②肝硬化病人常有上消化道出血,血中蛋白质在肠道细菌的作用下产氨;③肝硬化病人常合并有肝肾综合症,肾脏排泄尿素减少,大量尿素弥散至胃肠道而使肠道产氨增加;④肝性脑病的患者,早期躁动不安,肌肉活动增强,产氨增加。
⑵ 血氨清除不足
①肝功能严重受损时,由于代谢障碍使ATP供给不足,肝内酶系统遭到破坏,导致鸟氨酸循环障碍,使尿素合成减少而使氨清除不足;②慢性肝硬化时,形成肝内和门—体侧支循环,使来自肠的血液绕过肝脏,直接进入体循环,也使氨清除不足。
血氨升高引起肝性脑病的机制:
⑴干扰脑的能量代谢:①氨可抑制脑组织中的丙酮酸脱羧酶的活性,使乙酰辅酶A生成减少,三羧酸循环障碍,ATP合成减少;②氨与α—酮戊二酸合成谷氨酸的过程中,使三羧酸循环中的α—酮戊二酸减少而ATP合成减少;③消耗了大量还原型辅酶I(NADH),导致呼吸链的递氢受阻,影响ATP的产生;④氨与谷氨酸合成谷氨酰胺的过程中,消耗了大量的ATP,更加重了能量供应不足。
⑵ 使脑内神经递质发生改变:①兴奋性神经递质——乙酰胆碱、谷氨酸减少;②抑制性神经递质—Y-氨基丁酸、谷氨酰胺增多;
⑶氨对神经细胞膜的抑制作用:NH3和K+有竞争作用,还干扰神经细胞膜Na+-K+-ATP酶的活性,影响Na+和K+在神经细胞膜内外的正常分布,进而影响膜电位和兴奋及传导等活动。
70、什么是假性神经递质?
肝性脑病患者体内产生的生物胺,如苯乙醇胺和羟苯乙醇胺,其化学结构与正常递质—多巴胺和去甲肾上腺素极为相似,但其生物学效应却远远较正常递质为弱,其竞争性与正常递质的受体结合,但不能产生正常的生理功能,故将这些生物胺称为假性神经递质。
71、试述心衰时心肌收缩性减弱的机制。
⑴收缩相关蛋白破坏:①缺血缺氧、感染、中毒引起心肌细胞坏死。②氧化应激、细胞因子产生增多、细胞钙稳态失衡、线粒体功能异常引起心肌细胞凋亡。
⑵心肌能量代谢紊乱,影响心肌收缩:①缺血缺氧、VitB1缺乏导致心肌能量生成障碍;②长期心脏负荷过重引起心肌过度肥大,过度肥大心肌能量利用障碍。
⑶ 缺血缺氧、高钾血症、酸中毒引起心肌兴奋—收缩偶联障碍。
⑷ 心肌肥大的不平衡生长导致心肌舒缩性减弱。
72、简述心功能不全的心内代偿方式。
⑴ 心率加快
⑵ 心室紧张源性扩张
⑶ 长期后负荷增大,心肌向心性肥大;长期前负荷增大,心肌离心性肥大。
74、简述引起心力衰竭的原因和诱因。
⑴ 基本病因:
①缺血、中毒、感染等致原发性心肌舒缩功能障碍;② 后负荷过重:高血压等;③ 前负荷过重:二尖瓣关闭不全等
⑵ 常见诱因:① 全身感染;② 心律失常;③ 妊娠、分娩 ;④ 酸碱平衡及电解质代谢紊乱:酸中毒,高钾血症多见;⑤ 贫血;⑥劳累,激动。
75、左心衰竭时最早出现的症状是什么?简述其发生机制。
⑴ 症状:左心衰竭时最早出现的症状是劳力性呼吸困难。
⑵机制:①体力活动需氧增加,心输出量不能相应增加,机体缺氧加剧,体内CO2蓄积刺激呼吸中枢产生“气急”。②心率加快,舒张期缩短,冠脉灌注不足,心肌缺氧加剧:左室充盈减少,肺淤血加重,肺顺应性下降,通气做功增加。③回心血量增多,肺淤血加重。
78、简述心力衰竭时发生水钠潴留的机制。
⑴ 肾小球滤过率降低:①动脉压下降,肾血液灌注减少。②肾血管收缩,肾血流量减少:A交感-肾上腺髓质兴奋,释放大量儿茶酚胺。B肾素-血管紧张素-醛固酮系统激活,血管紧张素Ⅱ生成增多。C PGE2等扩血管物质减少。
⑵肾小管钠水重吸收增多:①大量血流从皮质肾单位转入近髓肾单位,钠水重吸收增加。②肾小球滤过分数增加,血中非胶体成分经肾小球滤出相对增多,肾小管周围毛细血管中血液胶体渗透压增高,流体静压下降,近曲小管钠水重吸收增加。③促钠水重吸收激素增多,抑制钠水重吸收激素减少。
80、简述心力衰竭的治疗原则
⑴ 防治原发病,消除诱因。
⑵ 减轻心脏前、后负荷。
⑶ 改善心肌能量代谢。
⑷ 改善心肌舒缩功能。
⑸ 阻止、逆转心肌重构。
⑹ 促进心肌生长或替代衰竭心脏。
81、简述呼吸衰竭的发生机制。
呼吸衰竭的发生机制包括肺通气功能障碍和肺换气功能障碍。肺换气功能障碍包括弥散障碍,肺泡通气/血流比例失调,肺内解剖分流增加。
83、举例说明气体弥散障碍的病因。
⑴ 弥散面积减少:如肺不张、肺叶切除、肺实变等。
⑵ 肺泡膜厚度增加:如肺水肿、肺纤维化、肺泡透明膜形成、矽肺等。
84、试述肺性脑病的概念及发生机制。
肺性脑病是由于严重的呼吸衰竭(外呼吸功能严重障碍)引起的以中枢神经系统机能障碍为主要表现的综合征。其发生机制有:
⑴ 酸中毒、缺氧、PaCO2增高导致脑血管扩张,脑充血增高颅内压。
⑵ 缺氧和酸中毒损伤血管内皮使脑血管通透性增加导致间质性脑水肿。
⑶ 缺氧使脑细胞ATP生成减少,影响Na+泵功能,细胞内Na+、水增多,形成脑细胞水肿。
脑水肿使颅内压增高,压迫脑血管,加重脑缺氧。
⑶ 脑血管内皮损伤引起血管内凝血。
⑷ 脑脊液缓冲作用较血液弱,脂溶性的CO2与HCO3-相比易通过血脑屏障,导致Ⅱ型呼吸衰竭患者脑内pH降低更明显,脑脊液pH降低致脑电活动变慢或停止。
⑸神经细胞内酸中毒一方面增加谷氨酸脱羧酶的活性,使γ-氨基丁酸生成增多,导致中枢抑制;另一方面增强磷脂酶活性,使溶酶体水解酶释放,引起神经细胞损伤。
87、试述呼吸衰竭导致右心衰竭的机制。
⑴ 血液H+浓度过高,引起肺小动脉收缩,肺动脉压升高增大右心后负荷。
⑵ 肺血管壁增厚和硬化,管腔变窄,形成持久肺肺动脉压高压。
⑶ 慢性缺氧刺激肾脏和骨髓使红细胞增多,血液粘滞度增高,肺循环阻力增大。
⑷ 肺毛细血管受压、破坏和减少,毛细血管内皮细胞肿胀或微血栓形成等,均是肺动脉高压的病因。
⑸ 呼吸困难时,用力吸气胸内压异常降低,增加右心收缩负荷,用力呼气时胸内压异常增高,限制心脏舒张。
⑹ 缺氧、高碳酸血症、高钾血症降低心肌舒缩功能。
88、肺泡通气/血流比例失调有哪些表现形式?
⑴肺动脉栓塞、肺内DIC、肺血管收缩、肺部毛细血管床破坏等病变可引起部分肺泡血流不足而通气相对增多,肺泡通气不能充分利用,称为死腔样通气。
⑵支气管哮喘、慢性支气管炎、阻塞性肺气肿、肺不张等由于部分肺泡通气不足,致使流经病变部分肺泡的静脉血未经充分气体交换便掺入动脉,称为静脉血掺杂,又称功能性分流。
90、简述肾性贫血的发生机制。
⑴ 促红细胞生成素生成减少,导致骨髓红细胞生成减少。
⑵ 体内蓄积的毒性物质对骨髓造血功能具有抑制作用,如甲基胍对红细胞的生成具有抑制作用。
⑶ 慢性肾功能障碍可引起肠道对铁的吸收减少,并可因胃肠道出血而致铁丧失增多;
⑷ 毒性物质的蓄积可引起溶血,从而造成红细胞的破坏与丢失。
⑸ 毒性物质抑制血小板功能所致的出血。
91、简述肾性高血压的发生机制。
⑴ 钠水潴留:肾脏排钠水功能降低,钠水潴留而引起血容量增高和心输出量增多,导致血压升高。
⑵肾素分泌增多:肾素-血管紧张素系统的活性增高,血液中血管紧张素Ⅱ形成增多。血管紧张素Ⅱ可直接引起小动脉收缩,又能促使醛固酮分泌,导致钠水潴留,导致血压上升。
⑶肾脏形成血管舒张物质减少:肾实质破坏引起肾髓质生成的前列腺素A2(PGA2)和前列腺素E2(PGE2)等血管舒张物质减少,也可促进高血压的发生。
93、简述急性肾衰多尿期发生多尿的机制。
⑴ 肾血流量和肾小球滤过功能逐渐恢复。
⑵ 新生肾小管上皮细胞功能尚不成熟,钠水重吸收功能低下。
⑶ 在少尿期滞留在血中的尿素等代谢产物经肾小球大量滤出,从而引起渗透性利尿。
⑷ 间质水肿消退,肾小管内管型被冲走,阻塞被解除。
96、 慢性肾功能衰竭患者尿液有哪些改变?试述其产生机制。
CRF患者尿液的改变有:
⑴ CRF早期出现夜尿、多尿,晚期出现少尿。
Ⅰ夜尿:CRF早期患者夜间尿量接近甚至超过白天尿量,称为夜尿。机制不明。
Ⅱ多尿:CRF早期,病人24小时尿量超过2000ml称为多尿。
多尿机制如下:
①肾血流量集中在键存肾单位,每个健存肾单位血流量增大,滤过原尿生成增多,相应肾小管液流速增大,重吸收相对减少,尿量生成增多。②每个健存肾单位滤过溶质增多,产生渗透性利尿效应。③肾髓质的渗透梯度形成障碍,尿浓缩功能降低。
Ⅲ少尿:CRF晚期,肾单位大量破坏,肾小球滤过率极度减少,出现少尿。
①CRF早期尿浓缩功能降低而稀释功能正常,出现低比重尿或低渗尿。CRF晚期,尿浓
缩功能和稀释功能均发生障碍,终尿渗透压接近于血浆,尿比重固定在1.008~1.012,称为等渗尿。②肾小球滤过膜通透性增大和肾小管受损导致蛋白尿、管型尿,红、白细胞尿。
98、试述急性肾功能衰竭(ARF)少尿产生机制。
ARF少尿发生的前提是GFR降低。GFR降低的机制包括肾小球因素和肾小管因素两个方面。
⑴ 引起GFR降低的肾小球因素包括肾血流量减少(肾缺血)和肾小球病变。
Ⅰ导致肾血流减少的原因有:①休克,心衰致使肾灌注压下降。②儿茶酚胺、血管紧张素Ⅱ、内皮素(ET)增多,激肽和PGE2合成减少引起肾入球小动脉收缩,肾血流量减少。③肾血管内皮细胞肿胀与血管内凝血或栓塞致肾血流量下降。
Ⅱ 肾小球滤过膜病变引起滤过面积及滤过膜通透性减少,GFR下降而出现少尿或无尿。
⑵ 引起GFR降低的肾小管因素有
Ⅰ肾小管内管型形成,阻塞肾小管导致:①原尿不易通过,终尿生成减少。②肾小球囊内压增高,有效滤过压下降,GFR下降而产生少尿或无尿。
Ⅱ原尿经受损肾小管壁回漏至肾间质导致:①终尿生成减少而出现少尿或无尿。②肾间质水肿 ,压迫肾小管致使小球囊内压增高,GFR下降而引起少尿或无尿
 爱华网
爱华网


