组织细胞坏死性淋巴结炎
疾病别名:坏死性淋巴结炎,病毒性淋巴结炎,亚急性淋巴结炎,Kikuchi病,Kikuchi-Fujimoto病
英文名:histiocyticnecrotizing lymphadenitis
症状体征:
1.多见于青年女性,以春夏发病较多,部分患者病前常有病毒感染史、咽峡炎史等。
2.发热热型不一,可呈弛张热、低热或不规则热、最高可达39~40℃,亦可呈间歇性发热,部分患者体温可正常。发热持续1~2周,个别患者可持续高热达1~2 个月或更长,一般可自行消退。
3.淋巴结肿大多位于颈部,亦可累及腋下、锁骨上、肺门、腹股沟等部位,活动,质地较软,起病急者常伴疼痛或压痛,局部无明显炎症表现。淋巴结常随发热高低而增大或缩小。这与淋巴瘤和恶组等血液系统恶性肿瘤的淋巴结肿大、质地韧或较硬,进行性增大而无压痛的特点不同。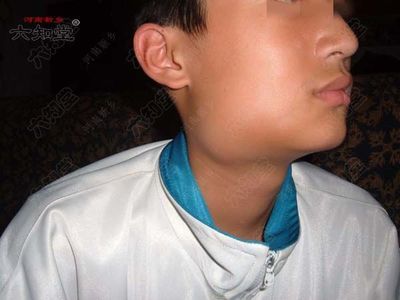
4.皮疹部分患者可出现皮疹,表现为荨麻疹、丘疹、多形红斑,往往为一过性,持续3~10 天后消退。
5.肝脾肿大30%左右的病例可见轻度肝大,50%的病人亦可呈一过性脾大,发热消退后即可恢复正常。
诊断检查:
诊断:目前国内尚缺乏统一的诊断标准。一般根据三大主要表现:①轻度痛性淋巴结肿大,以颈腋部淋巴结为主;②发热,抗生素治疗无效,而对糖皮质激素敏感;③一过性白细胞减少,特别有粒细胞减少。次要表现:血沉增快,一过性肝脾肿大,皮疹,难以用其他疾患解释的多脏器损害,结合肿大淋巴结的病理检查可确立诊断。
实验室检查:
1.血象多数病例外周血白细胞减少,分类提示淋巴细胞增高,部分患者可见异形淋巴细胞(传染性单核细胞增多症亦可出现异淋,但白细胞总数往往明显升高,异淋比例亦较高,常>10%)。本病患者血红蛋白及红细胞、血小板计数多在正常范围内。
2.骨髓象多数呈感染性骨髓象伴粒细胞退行性变,个别患者可见到粒细胞成熟障碍及反应性组织细胞增多。
其他辅助检查:
1.淋巴结活检为本病确诊的依据。①淋巴结正常结构消失,副皮质附近有大片坏死,其内混杂以多数碎片,坏死区周围有大量组织细胞而无粒细胞浸润。组织细胞可吞噬核碎片,亦可见到组织细胞崩解,仅见细胞碎片及完全坏死;②可见变异淋巴细胞(即免疫母细胞)和浆细胞样单核细胞同时出现;③有残存的淋巴小结,免疫组化显示CD45RO+(T)细胞较CD45RA+(B)细胞多;CD68+和lysozyme+细胞主要分布于坏死区,仅见少数散在于交界区和边缘区。CD15阴性或仅见于嗜酸性粒细胞阳性,提示病灶为非化脓性,同时亦可排除髓系白血病细胞浸润。
2.X 线、CT 检查除外结核及肿瘤占位性病变。
3.B超提示淋巴结、肝脾肿大。
治疗方案:
1.泼尼松(强的松)30~40mg/d。
2.转移因子10ml,1~2次/d,口服或0.1mg,每周1~2 次,皮下注射;干扰素300 万U,隔天1 次,皮下注射。
3.无明显症状者可不治疗。
预防及预后:
预后:本病为自限性疾病,一般预后较好,但也可有多脏器官受损的并发症及演变为系统性红斑狼疮,故应尽早治疗及长期随访。
预防:早期明确诊断,积极治疗
参考文章:
组织细胞坏死性淋巴结炎29例临床病理分析张丽芝1 , 王恩华2
( 1. 大连医科大学附属第一医院病理科,辽宁大连116011; 2. 中国医科大学基础医学院病理学教研室
中国医科大学学报 J ChinMed Univ 第35卷 第1期 2006年2月)
组织细胞坏死性淋巴结炎( histocytic necrotizing lymphadenitis,HNL)是良性自限性疾病,但临床上持续高热,颈部淋巴结或多解剖部位淋巴结肿大,病理上显示T淋巴细胞和组织细胞的大量增生并有异型,核分裂易见,因此无论临床及病理都易误诊为淋巴瘤,误诊率高达40%。本文对29例HNL的临床、病理及免疫组化结果进行详尽的分析,总结该疾病的临床病理特征。
1 材料与方法
选取我院1999 - 2003年间病理诊断为HNL的标本29例,均经中性福尔马林固定,石蜡包埋制片,HE染色。所有病例均由两位资深病理医生阅片,诊断明确。其中对20例标本应用S2P法做CD45RO、CD3、CD79α、CD20、CD68免疫组化染色,所有试剂均购自福州迈新生物技术公司。
HNL的组织分型:按1995年KUO提出的分型方法:⑴增生型:无明显的凝固性坏死灶,主要由增生的组织细胞、浆样T细胞、免疫母细胞、小淋巴细胞和核碎片组成;⑵坏死型:存在明显的凝固性坏死灶; ⑶黄色肉芽肿型:泡沫细胞占主体,不管组织内有无坏死进行分型。
2 结果
2. 1 临床资料 29例患者,男11例,女18例,年龄10~78岁,平均28岁。24例单侧或双侧颈部多个淋巴结肿大,5例颈部、颌下、腋窝、腹股沟多部位淋巴结肿大,均有压痛。25例发热,温度38~39. 8 ℃,平均38.9℃。实验室检查外周血WBC降低20例,血沉升高19例,抗核抗体阳性5例,类风湿1例。多数发病前有类似感冒症状,抗生素治疗无效,数周至数月恢复正常,
淋巴结缩小或消失。其中1例18个月后复发。
2.2 病理特征 活检淋巴结一至数枚,大部分呈破碎状,部分完整,直径<2cm。切面灰粉色,部分灰黄色或黄白相间,质软。镜检:低倍镜下淋巴结结构部分或大部分消失,淋巴结皮质和副皮质区可见片状或融合的淡染区。高倍镜下淡染区为凝固性坏死灶,灶中心为嗜碱性核碎片和嗜酸性颗粒碎屑(细胞崩解坏死产物),可见吞噬碎片和颗粒的组织细胞,其内及外周区可见大量增生的组织细胞、免疫母细胞、浆样单核细胞、核分裂像易见,不同组织学类型上述各种细胞数量有差异,在增生型HNL中,浆样单核细胞和组织细胞数量较多,组织细胞形态多样,可见高度扭曲核、肾形核、新月状核,可见到泡沫状和印戒状组织细胞。浆样单核细胞实为浆样T细胞,中等大小,核偏位、圆形,核仁不明显,染色质稍粗,嗜双色胞浆。免疫母细胞核膜厚,核仁明显,染色质粗。坏死灶内小血管呈纤维素样坏死,病灶内无中性粒细胞浸润,浆细胞很少见到,病灶外非病变区淋巴结结构存在,滤泡及皮质区均呈反应性增生改变,增生的组织细胞有时呈现星空样改变。29例HNL中增生型5例、坏死型23例、黄色肉芽肿型1例。累及包膜者3例。
2.3 免疫组化结果病灶区组织细胞CD68阳性,浆样单核细胞和免疫母细胞CD3阳性、CD43阳性,病灶区散在CD79α阳性及CD20阳性的B细胞,数量很少。
3 讨论
HNL也叫Kikuchi病,是良性自限性疾病,好发年轻女性,伴高热,淋巴结肿大,以颈部淋巴结肿大多见,有压痛,无粘连,外周血白细胞计数下降,血沉升高,抗生素无效,数周至数月恢复正常,部分病例可复发,本研究中发现1例有复发。
淋巴结活检常常破碎是HNL的特征之一,本实验中发现29例中有14例活检淋巴结不完整,呈破碎状。这可能是与其内存在坏死灶的缘故有关。HNL的3个组织学类型可能代表着该疾病的不同发展阶段,可能是由于病因不同或宿主反应的不同,从增生型—坏死型—黄色肉芽肿型。其中增生型最难诊断,由于其内增生的非吞噬组织细胞核扭曲皱折,极像T细胞,并且转化的T细胞核有异型,易见核分裂像,极易误诊为非霍奇金淋巴瘤。但只要掌握了HNL的临床病理及免疫组化特征,是可以做出正确的病理诊断的。年轻女性,高热,淋巴结肿大,压痛,外周血WBC降低是HNL的临床特点。镜下呈灶状病变,可见核碎片及大量增生的有异型的细胞,组织细胞吞噬核碎片(凋亡小体),非病变区呈现反应性增生组织像。免疫组化示增生细胞由T细胞和组织细胞组成,灶状分布。B细胞稀疏散在,无中性粒细胞浸润等是HNL的组织学特征。
HNL病因不清,现认为是一种不同抗原刺激引起的高免疫反应或自身免疫介导的过程,其中细胞凋亡起重要作用。本文有5例抗核抗体( +) ,其中1例为类风湿患者,也说明了这一点。
HNL病灶内缺乏中性粒细胞浸润,当有中性粒细胞浸润时应考虑其他疾病。
HNL应与以下疾病鉴别:(1)非霍奇金淋巴瘤:淋巴结结构消失,组成细胞相对单一,少见组织细胞吞噬现象,免疫组化为T细胞或B细胞单克隆性,组织细胞散在阳性;(2)猫抓病性淋巴结炎:为化脓性坏死灶,可见大量中性粒细胞,结合病史可做出诊断;(3)淋巴结结核:为彻底的凝固性坏死,不见组织细胞吞噬碎屑; (4)SLE性淋巴结炎:可见大片坏死,坏死周边有多量浆细胞浸润和血管炎存在,可找到苏木素小体,结合免疫学检查,可做出诊断。
23例儿童亚急性坏死性淋巴结炎临床观察及护理李荷清 河南省焦作煤业集团中央医院
亚急性坏死性淋巴结炎(subacute necrotizinglymphadentis,SNL),又称组织细胞坏死性淋巴结炎,1972 年首先由日本学者菊池报道,越来越受到医学界的关注。SNL的病变特征复杂,误诊率高,大约为30%~80%。一般认为SNL是一种良性自限性疾病,但也有急性期死亡的报道,因此早期诊断对改善预后有重要意义。我科于1993 年1 月~2005 年12月共收治23 例,现将临床观察及护理报道如下:
1 资料与方法
1.1 临床资料 本组23 例中男18 例,女5 例;年龄8~14 岁,平均10.5 岁。23例中均表现为长期发热,其中不规则发热20 例,2例弛张热型,1 例为稽留热型;23 例均有淋巴结肿大,14 例颈淋巴结肿大,5例腋下淋巴结肿大,2 例锁骨下淋巴结肿大,2 例表现为全身淋巴结肿大,肿大淋巴结活动度好,有轻度压痛;2 例伴有肝脾肿大;3例出现各种皮疹,持续3~10 天消退。
1.2 实验室检查 23 例均有红细胞沉降率增快;5 例白细胞计数正常,18 例白细胞计数减低;20 例骨髓检查正常,3例CD4/CD8 比例倒置;3 例肝功能异常,ALT 轻度升高;6 例心肌酶升高,CK-MB 轻度升高;4 例低血钾。
1.3 确诊经过 23例均取淋巴组织做病理检查,典型病变为伴不等量颗粒碎片的凝固性坏死,伴有大量各种形态的组织细胞和淋巴细胞。
2 临床特点
本病是一种原因不明的非肿瘤性淋巴结肿大,好发于年长儿童,常见于11岁左右发病,男孩较多。临床以淋巴结肿大、发热和白细胞减少为三大主症。发热多为38~39℃,部分可持续高热,淋巴结肿大以颈部为主,多为单侧,有时耳后、腋窝及腹股沟淋巴结肿大,也有全身淋巴结肿大的报道。少数患儿可伴有肝脾肿大、皮疹和多器官损害。本病抗生素治疗无效,糖皮质激素治疗效果较好,可缩短疗程,多在数周或2个月内自愈,极少数可多次复发。
3 护 理
3.1 协助早期诊断 SNL 发热与淋巴结肿大出现时间不一致,本组中先发热后淋巴结肿大10 例,先淋巴结肿大后发热7例,同时出现发热与淋巴结肿大6例。因此护士要提高对此病的认识,在入院护理评估时认真仔细完成体格检查,注意有无外周淋巴结肿大,尤其是颈淋巴结肿大,并且要重视患儿的主诉有无淋巴结疼痛。发现可疑症状及时向医生报告,以便进一步检查、确诊。
3.2 高热护理 密切观察体温变化,每4 小时监测体温1次,体温大于39℃不伴畏寒、肢端发冷可予物理降温,如温水擦浴、冰袋降温,并嘱其多饮水,松开衣被,以增加散热。效果欠佳者可遵医嘱给予退热药。高热伴寒战、肢端发绀、手足冰冷等症状的患儿不宜马上使用物理降温,因物理降温不仅达不到满意的降温效果,反而会增加机体的能量消耗,使寒战反应增多,削弱机体抵抗力,故应尽快使用药物降温。密切观察体温变化有助于早期诊断与鉴别诊断。
3.3 做好淋巴结活检术的围术期护理 淋巴结活检是SNL的特异性诊断措施,应及早进行。活检前应向患儿家长说明淋巴结活检的目的,做好局部皮肤清洁。对患儿进行心理疏导,消除患儿恐惧心理,并鼓励患儿家长以积极的态度配合检查。术后保持局部切口干燥,观察有无出血及感染。
3.4 合理使用激素类药物 确诊SNL 后,遵医嘱予以强的松1mg/(kg•d)口服。根据皮质激素昼夜分泌的节律,晨起空腹服用1天总量的2/3,下午服用1/3,一般2天左右退热,淋巴结开始缩小。应用激素一段时间后,患儿往往会出现一些不良反应,较常见的为低血钾,其中血钾〈3.5mmol/L 有10例。个别患儿伴恶心、腹胀及乏力。予以10%氯化钾口服液1ml/kg 体重口服,每日3次,必要时静脉补钾。因氯化钾静滴时对静脉刺激大,建议尽量口服。
3.5 皮疹护理 本组12例出现皮疹,为全身一过性多形性皮疹,表现为丘疹、斑丘疹、多形性红斑、硬结性红斑等。嘱患儿穿着透气性好,柔软棉织类衣服,勤剪指甲,避免抓、摩擦或热水烫洗患处。有明显奇痒者,外涂炉甘石洗剂,每日三次。
3.6 心理护理此病儿童病例较少见,症状不典型,误诊率高。且住院时间长,医疗费用高,患儿及家长往往很焦虑,甚至绝望。住院期间,护士要常劝说家长以正确的态度对待现实中的困境,用乐观的的话语鼓励患儿,使其能静心养病。
3.7 做好出院指导出院时护士应指导患儿平时生活起居,嘱其饮食要有规律,劳逸结合,注意防寒保暖,以增强体质,防止复发。据报道本病复发率3%,本组病例中发现有3例复发,因此长期随访有重要意义。
 爱华网
爱华网