负压性肺水肿(negative pressure pulmonary edema)或梗阻后肺水肿(postobstruction pulmonary edema)是严重上呼吸道梗阻过程中或梗阻解除后发生的急性肺水肿。其主要病理生理改变是,胸膜腔内极度负压的产生增加了肺血管的跨壁压(见表93-2)。胸膜腔内极度负压、缺氧、儿茶酚胺过度增加、血流动力学急剧改变、肺血管通透性增加等共同作用,造成肺流体动力学平衡紊乱。血管内的液体和蛋白成分从肺血管加速转移到肺间质,超过了淋巴系统的清除能力,导致间质性肺水肿。当肺泡上皮细胞损伤,屏障作用丧失,则发展成为肺泡性肺水肿。
由于梗阻后肺水肿发展很快且病情严重,迅速诊断和及时治疗至关重要。
(二)诊断
1、临床表现
急性气道梗阻解除后,仍存在呼吸功能不全,应高度怀疑上呼吸道梗阻后并发肺水肿:通常可见于以下情况中,或出现以下症状。①儿童或成人表现为低氧血症、呼气延长、哮鸣音、罗音,放射学检查有或没有双肺浸润影;②急性或慢性上呼吸道梗阻,行气管插管后,气管内泡沫性分泌物突然增多;③急性喉痉挛解除后或由肿瘤、异物引起的上呼吸道梗阻解除后氧合反而恶化(见表);通常,梗阻后肺水肿在气管插管或拔管后很快或几分钟内发生。但是,有时症状和体征可能几个小时也不会出现,故临床医生应密切监控那些发生了严重的围术期梗阻事件的病人,时间应不少于18小时。
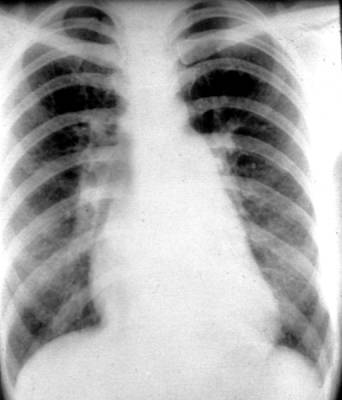
其次,还有一些特殊的临床现象值得注意,它们往往预示病情的严重性,在多数严重病例中,大量的水肿液呈粉红色泡沫状,含高蛋白物质。胸部X-线平片经常表现为双侧肺门斑块状浸润及主肺动脉周围水肿,是血管内容量和压力增加导致内皮损伤的结果。
对于梗阻后急性肺水肿的预后及延续时间,受发病原因、处理时机、治疗措施、病人的生理状况等多因素影响,没有一定之规。但总的说来,梗阻发生的越快,急性肺水肿越严重。限定性上呼吸道梗阻病人,通过用力呼气(Valsalva maneuver)或空气被动吸入,呼气末压(自主PEEP)增加,使吸气负压得到了相当程度的代偿,他们更可能在梗阻解除后发展成为肺水肿。而非限定性上呼吸道梗阻病人(吸气过程梗阻更严重),则更易于在梗阻过程中发展成为肺水肿。
表 梗阻后肺水肿的发病机制、诊断和治疗原则
发病机制
诊断
治疗原则
⒈严重上呼吸道梗阻
⒉“负压性”肺水肿
⒊胸膜腔内过度负压
①肺血管跨壁压增大
②低氧、高碳酸血症、酸中毒
肺血管收缩、心肌抑制、毛细血管通透性增加。
③交感神经系统兴奋状态
外周血管收缩
血容量中枢性转移
毛细血管通透性增加
④急剧的血流动力学改变
右心静脉血回流明显增加
心室相互依赖
左室顺应性下降
左、右心室后负荷增加
左室每搏量减少
肺血容量和压力增加
间质性肺水肿
⒋ 肺淋巴系统超负荷
⒌ 肺泡上皮细胞屏障破坏
⒍ 肺泡性肺水肿
⒈常见临床疾病。
喉炎/会厌炎
喉痉挛
上呼吸道肿瘤、异物
扁桃体和腺样体肥大
阻塞性睡眠呼吸暂停
⒉气道梗阻中或解除前肺水肿。
非限制性梗阻(如吸气性呼吸困难为著者)
低氧血症、喘鸣 、呼气延长
胸部平片显示肺门片状阴影
⒊气道梗阻解除后肺水肿
限制性梗阻(由Valsalva动作, 自主PEEP代偿)
鲜红/粉红泡沫样蛋白性液体
即刻或数分钟内发生、延迟发生(几小时内)
进行性呼吸窘迫
胸部平片显示双侧肺浸润影
⒋常见鉴别诊断
吸入性肺炎
医源性液体过负荷
心源性疾病
⒈开放呼吸道
⒉气管内插管/再插管
⒊保证足够的氧合/通气
⒋增加FIO2
⒌面罩CPAP
⒍气管内CPAP
⒎机械通气
压力支持/PEEP
⒏镇静
⒐其他
利尿剂
有创性心血管监测、血管活性药
并发因素/病因的特殊治疗
⒑转送上级医疗机构/治疗后观察
2、鉴别诊断
治疗及时,梗阻后肺水肿通常12~24小时内即可缓解,但需96小时才能恢复。许多轻症病例可能觉察不出来。需鉴别诊断的疾病包括:吸入性肺炎及其他增加毛细血管通透性的原因(如脂肪栓塞或脓毒症),医源性液体负荷过量、心源性疾病、颅脑创伤、海洛因过量、快速拮抗麻醉性镇痛药、空气栓塞、肺动脉取栓术后、身处高海拔环境等也会发生急性肺水肿。通常,对患者既往病史和一些偶发事件的回顾可以提示诊断。在一些复杂情况下,超声心动图,有创血流动力学监测,或二者同时进行,可以帮助我们排除其他病因。梗阻后肺水肿病人在呼吸道梗阻解除后血流动力学检查可以显示正常。导致过度肺间质负压和肺水肿的其他原因还包括,将萎陷肺快速再扩张及胸腔内或通过胸导管进行有创性胸膜腔吸引。
(三)危险因素
任何人由于声门紧闭(Mueller 动作)或严重的上呼吸道梗阻,而足以产生明显的持续性胸膜腔内负压时,都有发生梗阻后肺水肿的危险。这种情况更常发生于年轻、健康成人。尽管实际发生率并不明确,但据估计,由于各种病因引起上呼吸道梗阻而需要紧急气管内插管或气管切开的成人和儿童,11%~12%会由此而致肺水肿。其中,全麻苏醒期发生的喉痉挛或呼吸道肿瘤导致的喉梗阻约占报道的成人病例的50%。小于10岁的儿童中,喉炎和会厌炎约占报告病例的一半以上。
(四)治疗
临床中大多数情况下,存在严重上呼吸道梗阻的的病人,建立呼吸通道后,临床症状可得到明显改善。但某些情况下也有例外,如一个平素健康的成人,在呼吸道梗阻解除前、解除过程中、解除后,有可能导致肺水肿,而且会发生急剧的变化,这一过程快且严重,如果不能快速诊断和及时治疗,有可能导致严重后果。相反,很重要的是,梗阻后肺水肿如能治疗得当,可以是自限性的。所以,无论医护人员,还是病人家属及朋友,尽可安心,因为本病若诊治及时,则预后良好,且不会复发。
1、治疗原则
诊断成立后,最主要的是开通呼吸道,通过氧疗,用或不用持续正压通气(CPAP)和呼气末正压通气(PEEP)(见表93-3)为体内提供足够的氧气。对大多数(85%)成人和儿童而言,气管内插管或再插管来维持呼吸道通畅是必要的,多于一半的成人和稍少的儿童需要机械通气。
开放呼吸道后,先给100%氧,并以特定方式应用CPAP(例如,自发呼吸合并使用CPAP,气管内插管使用CPAP,或压力支持和PEEP进行机械通气)进行氧气治疗,同时应评估病情的严重性,并排除其他原因。应给予适当的镇静。当肺泡-动脉氧分压差改善,且病人不再表现出呼吸抑制后,应降低吸入氧浓度,调节FiO2至40%范围内。随后通气和气道压力支持可以逐渐减少。当并发液体过量或存在心功能障碍时,可以应用利尿剂或血管活性药。不过,通常并不需要加用药物,轻症病例可能仅需要氧气治疗即可。
2、预防
给儿童注射抗侵入性流感嗜血杆菌b型疫苗,可以有效的减少严重会厌炎的发病,并可以减少因会厌炎导致的梗阻后肺水肿的病例。应用牙垫可以防止病人因咬合而引起的气管内插管阻塞。其他需要避免的因素通常与喉痉挛有关,如反复的气管内插管、麻醉深度不够、喉分泌物过多等。慎重选择全麻后拔管的时机,避免在兴奋期给予不必要的刺激,可以减少梗阻后肺水肿的危险。及时对高危病人进行气管插管或拔管后CPAP,可以减轻本综合征的严重程度,并可减少再插管和机械通气的必要。
 爱华网
爱华网