腰椎穿刺术操作规程及评分标准
【适应症】
1.脑和脊髓炎症、血管病、脑膜癌病等中枢神经系统疾病的诊断。
2.早期颅高压的诊断性穿刺或行动力学检查以明确脊髓腔、横窦的通畅情况。
3.气脑造影和脊髓腔碘油造影。
4.动态观察脑脊液变化以判断病情、预后及指导治疗。
5.鞘内给药或放出脑脊液以维持颅内压平衡、缓解症状。
【禁忌症】
1.严重颅内压增高或已出现脑疝迹象者。
2.颅内占位性病变,尤其是怀疑有后颅窝占位性病变者。
3.穿刺部位有感染、脊柱结核或开放性损伤者。
4.明显出血倾向或病情危重不易搬动者。
5.脊髓压迫症的脊髓功能处于即将丧失的临界状态者。
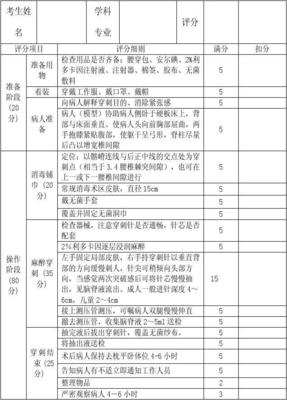
【准备阶段】
1.物品准备:
腰椎穿刺包、闭式测压表或玻璃测压管、手套、治疗盘(碘伏、棉签、胶布、2%利多卡因注射液、5ml注射器),需作培养者,准备培养基。
2.医生准备
着装:穿戴工作服、戴口罩和帽子;自我介绍;洗手(六部洗手法)。
3.病人准备
(1)使病人了解穿刺目的、消除紧张感,取得配合。
(2)病人体位的准备:通常取弯腰侧卧位,背部与床面垂直。
(协助病人侧卧于硬板床上,使病人头向前胸部屈曲,两手抱膝紧贴腹部,使躯干尽可能弯曲呈弓形,脊柱尽量后凸以增宽椎间隙,便于进针)
【操作阶段】
1. 消毒铺巾
(1)穿刺点定位:通常选腰3-4椎间隙(髂后上嵴连线与后正中线的交会处)为穿刺点,并做好标记。也可在上一或下一腰椎间隙进行。
(2)常规消毒术区皮肤,直径不小于15cm。
(3)戴无菌手套,铺无菌洞巾。
2. 麻醉穿刺
(1)检查器械,注意穿刺针是否通畅,针芯是否配套。
(2)2%利多卡因自皮肤至椎间韧带局部逐层麻醉。
(3)左手固定穿刺点皮肤,右手持穿刺针以垂直背部、针尖稍斜向头部方向缓慢刺入,成人一般进针深度约4~6cm,儿童约2~4cm。当针头穿过韧带与硬脑膜时,可感到阻力突然消失落空感。此时将针芯慢慢抽出(以防脑脊液迅速流出,造成脑疝),可见脑脊液流出。进针过程中针尖遇到骨质时,应将针退至皮下待纠正角度后再进行穿刺。
(4)放液前先接测压管,瞩病人双腿慢慢伸直,记录脑脊液压力。
(5)撤去测压管,收集脑脊液2~5ml送检(不超过2-3ml);如需做培养,应用无菌试管留标本。
3. 穿刺结束
(1)术毕,插入针芯拔出穿刺针,敷以消毒纱布并用胶布固定。
(2)术后瞩患者去枕平卧4-6小时。
(3)告知病人有不适立即医护人员。
(4)整理物品。
【注意事项】
1.严格掌握禁忌症。
凡疑有颅内压增高者必须先做眼底检查,如有明显视乳头水肿或有脑疝先兆者,禁忌穿刺。凡患者处于休克、衰竭或濒危状态及穿刺部位皮肤感染、后颅窝占位性病变者均列为禁忌。
2. 术中应密切观察患者面色、脉搏、呼吸和血压等,如有异常应立即停止操作,并作相应处理。
3. 鞘内给药时,应先放出等量脑脊液,然后再等量置换性药液注入。
4. 如流出的脑脊液含有血色,应鉴别是穿刺损伤出血或蛛网膜下腔出血,前者在脑脊液流出过程中血色逐渐变淡,脑脊液离心后清亮不黄,后者均匀一致。
【问题】
1.侧卧位成人正常脑脊液压力为为0.78-1.96kPa(80-200mm水柱),超过200mm水柱提示颅内压增高,小于80mm水柱提示颅内压降低。
2.压力动力学检查:
(1)压颈试验(Queckenstedt test):目的是了解蛛网膜下腔或静脉窦是否通畅。
用手压迫双侧颈静脉10秒,正常情况下脑脊液压力迅速上升一倍以上,去压后10~20秒又能迅速降至初压水平。压颈时压力不升(蛛网膜下腔完全梗阻)或上升、下降缓慢(蛛网膜下腔不完全梗阻),称为压颈试验阳性。单侧压颈试验压力不升提示同侧静脉窦(已状窦、横窦)受阻。凡有颅内压增高或后颅窝占位性病变者禁行压颈试验。
(2)压腹试验:目的是了解穿刺针头是否在椎管蛛网膜下腔内。
检查者以手掌或拳头用力压迫患者腹部,正常情况下脑脊液压力迅速上升,去压后迅速下降;若压力上升缓慢或不升谓之阳性,说明腰穿针不通畅或不在椎管蛛网膜下腔内。
3.从脑脊液外观怎样区别穿刺损伤?
用三管连续接取脑脊液,如果颜色逐渐变淡,提示穿刺损伤;均匀一致为血性脑脊液。
评分标准
术前标准:准备齐全,与病人沟通好。(10分)
病人体位:体位摆放正确,穿刺点暴露充分(5分)
穿刺点定位:方法正确,定位准确(5分)
消毒铺巾:范围恰当,方法正确,无重复污染(5分)
局部麻醉:有皮丘,注麻药前注意回抽,麻醉充分(5分)
穿刺操作:操作熟练,步骤正确,与助手配合默契,穿刺成功,标本留取恰当。(20分)
术后处理:处理正确,术后有医嘱(10分)
无菌概念:严格按照无菌观念操作,无菌观念强(10分)
人文关怀:操作中充分体现对病人的人文关怀(10分)
回答问题:关于腰穿的各种重要的问题(20分)
 爱华网
爱华网